Боль в шее внизу затылка — распространенное явление, которое может быть как временным, так и хроническим. Иногда с болью можно справиться самостоятельно, но в ряде случаев необходима медицинская помощь.
Причины болевого синдрома разнообразны: это могут быть нервные и физические перегрузки, травмы черепа или неврологические заболевания. Сильные и постоянные боли не стоит игнорировать; лучше проконсультироваться с врачом.
Если болит шея сзади у основания черепа, важно определить источник боли. Это может быть сложно, так как человек не всегда точно ощущает, где именно болит. В верхней части шеи много нервных окончаний, что приводит к мигрирующей боли — она может распространяться на затылок, шейный отдел позвоночника, другие части черепа, а также отдавать в плечи или руки.
Причины возникновения и симптомы
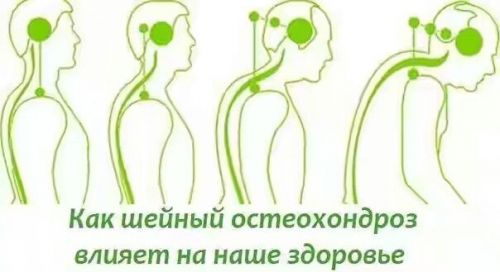
Шейный отдел позвоночника состоит из 7 позвонков и отличается высокой подвижностью, что позволяет поворачивать и наклонять голову. Верхняя часть шейного отдела связана с затылочной областью, поэтому при проблемах с позвоночником боль может ощущаться в области черепа. Остеохондроз и другие заболевания позвоночника — наиболее распространенные причины болей в основании черепа. К ним также относятся:
- травмы головы и шеи;
- гипертония и сердечно-сосудистые заболевания;
- невралгия и неврит тройничного нерва;
- хронический недосып и длительное нервное напряжение;
- метеочувствительность;
- аневризма мозговых артерий;
- эндокринные нарушения, включая сахарный диабет;
- миогелоз — болезненное уплотнение мышц шеи;
- чрезмерное напряжение глаз;
- высокое внутричерепное давление;
- напряжение трапециевидной мышцы из-за неудобного положения;
- менингит;
- резкие изменения в питании.
Симптомы зависят от причины боли. При остеохондрозе боль постоянная и может распространяться на виски и шею, сопровождаясь тошнотой, головокружением, шумом в ушах и затуманенным зрением.
Шейный остеохондроз все чаще встречается у молодежи, так как студенты и школьники много времени проводят за компьютером и не занимаются спортом. Негативно сказываются на здоровье позвоночника различные диеты, которые могут привести к недостаточному питанию костей и ослаблению мышц.
Остеохондроз шейного отдела развивается постепенно и включает несколько стадий:
- 1 — бессимптомная, иногда возникают болевые ощущения в области пораженного позвонка, лечение не требуется;
- 2 — смещение позвонков, симптомы — дискомфорт в верхней части спины и постоянная усталость. На этой стадии остеохондроз можно лечить консервативно с помощью НПВС, хондропротекторов, миорелаксантов и антиконвульсантов;
- 3 — разрыв диска, деформация позвоночника и защемление нервных корешков. Требует срочного хирургического вмешательства;
- 4 — прогрессирование дегенеративного процесса, затрагивающего окружающие ткани и структуры, что приводит к полной неподвижности позвоночника.
Для предотвращения болезни важно своевременно начать лечение.
Шейная мигрень, или синдром Барре-Льеу, возникает из-за проблем с кровообращением и проявляется сильной головной болью. Она может сопровождаться пульсацией в затылке и области глаз, повышенной чувствительностью к свету и звукам, а также ощущением кома в горле. Характерный симптом — резкое усиление чувствительности кожи при нажатии на определенные точки.
Боли в шейном отделе могут быть вызваны плохим кровообращением в мышцах и длительным пребыванием на сквозняке. Миозит и миогелоз часто возникают из-за травм или неудобной позы во время сна. При миозите могут болеть затылок, плечо и лопаточная область, а миогелоз сопровождается мышечными уплотнениями и головокружениями.
Гипертония проявляется сдавливающей и распирающей болью, чаще всего в утренние часы. К ней добавляются тяжесть в голове, тошнота, а при резком скачке давления возможна рвота. Учащается сердцебиение и усиливается головная боль при наклонах.
Проблемы с зубами могут вызывать сильные боли в разных частях головы, в зависимости от типа патологии. Прорезывание зуба мудрости или неправильный прикус — частые причины. Тупая боль может охватывать почти всю голову и усиливаться в вечерние и ночные часы, часто возникают трудности с открыванием и закрыванием рта.
Односторонняя боль в шее может быть следствием неудачного поворота головы, переохлаждения или чрезмерной физической нагрузки, что часто происходит у начинающих спортсменов. Неудобная подушка также может быть причиной боли. Обычно такие проблемы не требуют специального лечения и проходят сами в течение нескольких дней.
Резкая и внезапная боль возникает при межпозвоночной грыже или смещении позвонка. Эти состояния сопровождаются слабостью в верхних конечностях.
Невралгия затылочного нерва, возникающая из-за защемления нервных окончаний, также вызывает сильную боль.
Иногда шея может отражать боли в других органах, таких как сердце, желудок или головной мозг. Новообразования в черепной коробке могут вызывать дополнительные боли в основании шеи.
Шейный симпатический синдром может развиваться при спондилезе, что связано с разрастанием костной ткани и образованием остеофитов. Это состояние ограничивает подвижность шеи и может вызывать усиление боли при попытках запрокинуть голову.
Некоторые виды ангины, например, лакунарная или фолликулярная, могут приводить к шейному лимфадениту, поражая лимфоузлы передней части шеи и иногда затылочные. Это осложнение возникает при запоздалом или неадекватном лечении основного заболевания.
Методы лечения
Терапевтические мероприятия начинаются с купирования острой боли с помощью обезболивающих и противовоспалительных средств, таких как Диклофенак, Мидокалм и Ибупрофен. Первым шагом к избавлению от болей является посещение врача, который установит диагноз и направит на необходимые анализы и исследования. В зависимости от результатов назначается лечение. Без этого устранить неприятные симптомы сложно.
Обратиться можно к участковому терапевту, неврологу или травматологу. Эти специалисты проведут первичный осмотр и выпишут направления на рентген, УЗИ и лабораторные анализы. Основное внимание уделяется заболеванию, вызывающему боли в задней части шеи и затылке.
В ходе лечения используются как лекарственные препараты, так и другие методы, включая массаж, физиотерапию и лечебную физкультуру.
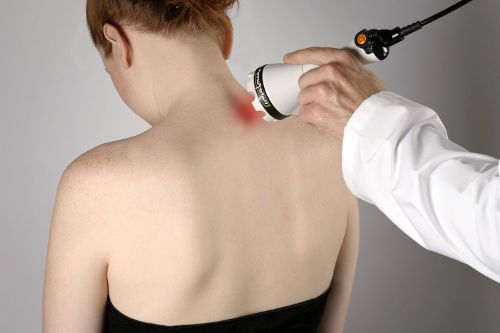
Физиотерапия в борьбе против боли
Процедуры с использованием токов, магнитного поля, вибрации, акустических волн и лазера широко применяются для комплексного лечения болей в шее, вызванных различными причинами. Положительный эффект физиотерапии обусловлен местным и избирательным воздействием на глубокие слои тканей. Эти процедуры не только облегчают состояние пациента, но и позволяют снизить дозировку и количество лекарственных препаратов.
Физиолечение – надежный помощник в борьбе с болью
Физиотерапия положительно влияет на иммунную систему, помогает снять воспаление и предотвращает рецидивы. Улучшается микроциркуляция крови, что обеспечивает доступ кислорода и питательных веществ к пораженным участкам. Важно отметить, что в остром периоде большинство физиопроцедур не проводится. При шейном остеохондрозе назначаются:
- электрофорез с модулированным синусоидальным током;
- низкочастотные и диадинамические токи;
- чрескожная электростимуляция;
- ударно-волновая и магнитотерапия;
- ультразвуковая вибрация;
- лазерное лечение.
Физиопроцедуры являются эффективным терапевтическим методом, часто выступающим в качестве вспомогательного. На начальных стадиях остеохондроза иногда достаточно нескольких сеансов для улучшения состояния пациента, и лекарственные средства могут не понадобиться.
Все процедуры безболезненны, доступны и экономичны.
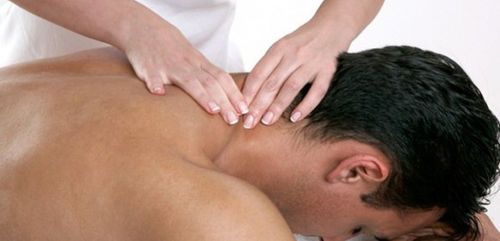
Массаж и ЛФК
Приступать к массажу можно только с разрешения врача после установления точного диагноза. На основании обследования и с учетом противопоказаний доктор направит к специалисту. Массаж воротниковой зоны, выполненный правильно, помогает устранить мышечные зажимы в области шеи, вызывающие спазмы, и улучшает кровообращение.
Массаж — это не только полезная, но и приятная процедура.
Хорошим дополнением к массажу является лечебная физкультура, направленная на укрепление мышц и связок верхней части спины и шеи. Регулярные упражнения помогают вытянуть позвоночник и снизить нагрузку на межпозвоночные диски.
Гимнастический комплекс составляется врачом с учетом патологии и физических данных пациента. Тренировка включает три цикла: разминку, силовой блок и растяжку. Такая последовательность настраивает организм на работу и плавно выводит его после активной фазы. Во время занятий важно следить за дыханием и постепенно увеличивать нагрузки. Для начала достаточно выполнять по 10 повторений каждого упражнения.
Если какие-то движения вызывают неприятные ощущения или боль, лучше временно от них отказаться. Можно попробовать выполнять такие упражнения раз в неделю и следить за реакцией организма. По мере исчезновения боли их можно включать в тренировочный комплекс, что станет показателем улучшения и стимулом для дальнейших занятий.
Если у вас болит шея сзади, сначала нужно определить причину дискомфорта. В зависимости от характера ощущений первопричина может быть связана с нарушениями в мышечной, костной, хрящевой или нервной тканях.
Чаще всего, когда мы говорим о боли в шее, подразумеваем дискомфорт в области основания черепа. Это место соединения шейного отдела позвоночника и черепа содержит множество нервных волокон, мелких мышц и кровеносных сосудов, питающих мозг. Эти структуры могут подвергаться механическому давлению или повреждению от костных образований. Кроме того, уязвимым местом является большое затылочное отверстие, где в определенных условиях может вклиниваться фрагмент головного мозга (мозжечок), нарушая функции жизненно важных центров.
Если боль сохраняется постоянно, лучше всего обратиться к неврологу. Специалист изучит вашу историю болезни, симптомы и результаты исследований МРТ, КТ и ангиографии.
Причины боли в основании черепа и шеи можно разделить на несколько групп.
Мышечное напряжение
Боль напряжения возникает при стрессе, длительной сидячей работе или неудобном положении. Обычно она умеренная и диффузная, охватывает затылок и поднимается к верхней части шеи, достигая ее основания.
Боль в мышцах уменьшается после сна или отдыха. Полезны контрастный душ, массаж задней части головы и шеи, а также массаж воротниковой зоны. При стрессе рекомендуется принимать успокоительные средства, обеспечивать достаточный сон и полноценное питание с витаминами группы B и магнием.
Невралгия затылочного нерва
Это неврологическое состояние характеризуется воспалением затылочных нервов. Некоторые люди ошибочно принимают его за мигрень, так как симптомы схожи. Однако при невралгии боль в области шеи и затылка ощущается так, будто человека ударили в это место.
Болезненность возникает при сдавлении затылочных нервов, выходящих из шейного отдела позвоночника на уровне С I—С IV позвонков. Повреждения корешков нервов чаще всего вызваны остеофитами, образующимися при остеохондрозе. Это заболевание также может раздражать нервы, сопровождающие позвоночные сосуды, что приводит к синдрому позвоночной артерии.
Невралгия затылочного нерва проявляется болевыми ощущениями вдоль большого затылочного нерва (кожи затылка и теменной части) и малого затылочного нерва. Боль имеет тупой, ноющий характер и может внезапно «выстреливать» в шее, обостряясь при поворотах головы, чихании или кашле, отдавая в верхнюю часть спины. Для облегчения состояния пациенты часто фиксируют голову в неподвижном положении, слегка наклонив назад или вбок.
При таком положении шеи необходима консультация специалистов, так как симптомы могут напоминать шейный миозит или кривошею, возникающую при повреждении подкорковых ядер. У детей кривошея может быть связана с туберкулезом второго шейного позвонка или заднеглоточными лимфатическими железами.
Невралгию затылочных нервов можно определить по болезненным ощущениям в определенных точках. При нажатии между сосцевидным отростком височной кости и первым шейным позвонком возникает боль в области, иннервируемой большим затылочным нервом (кожа затылочной и теменной областей). При давлении на теменной бугор болит область малого затылочного нерва (наружная часть затылочной области). Также при невралгии болезненность ощущается при пальпации области над воспаленным нервом, которая исчезает после местной блокады.
При воспалении позвоночного нерва, связанном с позвоночной артерией (проходящей в каналах поперечных отростков шейных позвонков), наблюдается комплекс симптомов. Эта артерия снабжает кровью шейный отдел позвоночника, его мышцы и кожу, а также питает участки мозга – ствол и мозжечок. При рефлекторном спазме сосуда пациент ощущает боль в шее у основания черепа, которая иррадиирует в руки и глотку, сопровождается головокружением, а также утратой зрения и слуха.
Для снятия боли в шее можно использовать Ибупрофен, Анальгин, Диклофенак, Нимесулид, Кеторолак и Напроксен. Из физиопроцедур применяют электрофорез с Новокаином и витаминами. По назначению врача могут использоваться миорелаксанты, нейролептики, противосудорожные средства и инъекции стероидных противовоспалительных препаратов.
Дегенеративные заболевания позвоночника
Дистрофические изменения могут возникать в любом отделе спины, но чаще всего наблюдаются в поясничных и шейных позвонках, так как они испытывают наибольшие нагрузки. Постепенное разрушение межпозвоночных дисков и суставных поверхностей приводит к постоянным тупым болям и чувству ломоты в шее и верхних конечностях. Сдавление нервных окончаний вызывает онемение мизинцев и безымянных пальцев рук.
Во время ремиссии боли ноющие, вызванные вялотекущим воспалением и отеком тканей. Однако после физической нагрузки, поднятия тяжестей или неудачного поворота шеи возникает резкая боль, связанная с повреждением нервных корешков.
Ущемление шейного спинномозгового нерва сопровождается сильной болью, которая может иррадиировать как выше, так и ниже места поражения. Боль при грыже, пролапсе или протрузии обычно односторонняя, соответствующая области выпячивания, например, только с левой стороны.
Грыжи вызывают односторонние боли.
Развитию остеохондроза и грыжи способствуют нарушения обмена веществ в организме и в хрящевой ткани. Межпозвоночные диски могут обезвоживаться, терять эластичность и защитные свойства. Нарушение амортизации в шейном отделе приводит к боли в основании черепа и шее. Износ или сплющивание тел позвонков нарушает естественный шейный прогиб (лордоз), увеличивая нагрузку на мышцы для удержания головы в нормальном положении.
Боли в задней области шеи могут быть вызваны дегенеративными заболеваниями, такими как остеопороз, спондилоартроз и спондилез.
При остеопорозе уменьшается плотность костной ткани, что ускоряет износ и разрушение шейных позвонков, увеличивая риск компрессии нервных сплетений.
Спондилоартроз характеризуется образованием костных наростов по краям позвонков, которые травмируют близлежащие нервные окончания. Боль возникает в шее и может иррадиировать в надплечье, между лопатками и в затылок. Разрастание костно-хрящевой ткани в позвоночном канале приводит к раздражению позвоночного нерва и артерии, вызывая комплекс болевых и вестибулярных симптомов.
При спондилезе постепенное изнашивание шейных позвонков приводит к необратимым изменениям: они теряют подвижность и изменяют форму. Заболевание часто связано с травмами и встречается у профессиональных спортсменов, а также при плоскостопии и перегрузках. Симптомы включают постоянные головные боли, боль в задней части шеи, звон в ушах и головокружение. Также наблюдается скованность движений, особенно по утрам.
Сначала необходимо установить точный диагноз. Затем следует проконсультироваться с невропатологом о приеме лекарств и других методах лечения. Обычно терапевтический комплекс включает:
- медикаменты: Ибупрофен, Диклофенак, Кеторолак, Анальгин, гормоны; препараты для восстановления хрящевой ткани — Дона, Хондроитин, Глюкозамин;
- обезболивающие блокады: инъекции Новокаина, Лидокаина, Кортизона, Дипроспана, Кеналога в воспаленные области;
- мануальную терапию: ручное «вправление» грыж или устранение компрессии;
- физиотерапию: прогревания, УВЧ, электрофорез, тракцию;
- рефлексотерапию: иглоукалывание, точечный массаж, стоунтерапию, вакуумный массаж.
Лечение боли в шее должно быть комплексным и соответствовать тяжести патологии.
Кроме того, важно скорректировать некоторые привычки для уменьшения компрессии шейного отдела позвоночника:
- следите за осанкой, избегайте сутулости, тянитесь макушкой вверх;
- спите на невысокой подушке и жесткой постели, чтобы избежать ухудшения кровотока и компрессии нервов;
- отрегулируйте рабочее место, чтобы шея не находилась в постоянном наклоне, поднимите монитор компьютера;
- занимайтесь пилатесом, йогой или гимнастикой для укрепления мышц и осанки;
- в период обострения носите специальный фиксатор для шеи, чтобы ограничить движения и предотвратить повреждение нервов.
Травма
Травматические и дегенеративные деформации — основные причины боли в шейном отделе. Компрессионные или ротационные переломы, трещины и переломы остистых и боковых отростков, а также растяжения и разрывы сухожилий и мышц вызывают боль в задней части шеи, ближе к месту повреждения.
После травмы шеи необходима лечебная физкультура для восстановления мышц. Пациенты инстинктивно начинают щадить травмированную область, что приводит к ее атрофии. Например, если травма произошла слева, мышцы справа напрягаются больше, чтобы защитить поврежденные суставы. Это дополнительное напряжение может вызывать боль в области основания черепа. В месте травмы могут образоваться костные шишки, гематомы или разрастания соединительной ткани. Любое неестественное образование в шее может сжимать нервы и сосуды, что приводит к болезненности.
Если боль в шее возникает после физического перенапряжения или сна в неудобной позе, врачебное вмешательство не требуется.
Редко боль в шее может указывать на рак, инфекцию, аутоиммунные заболевания или органические поражения, такие как травма спинного мозга или позвоночной артерии.
Обратитесь к врачу, если боль в задней части шеи беспокоит вас более 6 недель, состояние не улучшается, боль усиливается, наблюдается постоянное повышение температуры до 37°C, сильная головная боль, невозможность сгибать голову вперед (затылочная ригидность, как симптом менингита), частые головокружения с потерей сознания или «прострелы» в шее, особенно при наклоне головы.