Деструктивные процессы в опорно-двигательном аппарате вызывают неприятные ощущения и сильные боли, которые могут различаться по интенсивности и локализации в зависимости от пораженного отдела. В некоторых случаях боли охватывают весь позвоночник и суставы, что значительно снижает качество жизни и затрудняет выполнение повседневных действий. В этом материале рассмотрены причины возникновения такого состояния и методы его устранения.
Причины
Боль в спине и суставах может возникать по одной из четырех причин:
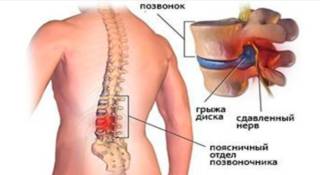
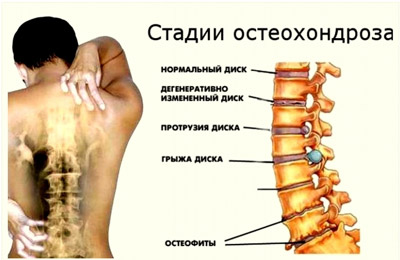
- Остеохондроз — распространенное заболевание, связанное с деградацией межпозвоночных дисков и суставной ткани. При этом смещение костных структур зажимает нервы и сосуды, вызывая боль. На ранних стадиях остеохондроз проявляется только в позвоночнике, но по мере прогрессирования затрагивает всю суставную ткань.
- Артроз — заболевание, возникающее на фоне травмы, обычно в одном суставе, хотя может затрагивать и позвоночник. Оно вызывает дисплазию суставов и межпозвоночных дисков. Артроз чаще встречается у женщин в период климакса.
- Артрит — воспалительный процесс, при котором в полостях суставов скапливается жидкость. Может возникать на фоне псориаза или как ревматоидный артрит из-за нарушения обменных процессов.
- Травма позвоночника — может произойти в результате ДТП или падений.
Факторы риска для всех этих заболеваний схожи и в большей степени касаются пожилых людей, но могут проявляться и у пациентов до 45 лет. К ним относятся:
- Вредные привычки: алкоголь и курение негативно влияют на состояние соединительной, суставной и костной ткани, увеличивая риск деградации.
- Гиподинамия и чрезмерные физические нагрузки: сидячий образ жизни и занятия спортом могут перегружать опорно-двигательный аппарат, вызывая износ тканей и травмы.
- Лишний вес: создает дополнительную нагрузку на суставы, кости и межпозвоночные диски.
- Неправильное питание: недостаток витаминов и минералов приводит к деградации тканей опорно-двигательного аппарата и ускоряет их износ.
- Возрастные изменения: у пожилых людей состав тканей изменяется, что увеличивает риск патологии.
- Гормональные сбои: нестабильный гормональный фон может негативно влиять на ткани опорно-двигательного аппарата.
Ранее считалось, что эти патологии характерны для пожилых людей, но сейчас врачи отмечают, что невоспалительные заболевания опорно-двигательного аппарата становятся все более распространенными среди молодежи.
Диагностика
Своевременная диагностика заболеваний играет ключевую роль в нормализации состояния пациента. Патологии опорно-двигательного аппарата, вызывающие боли, диагностируются с помощью различных инструментальных исследований:
- Рентгенография позволяет выявить прямые и косвенные признаки патологии, смещения и изменения костной ткани, но не отображает состояние суставной и мягкой тканей, а также межпозвоночных дисков.
- Компьютерная томография (КТ) эффективно показывает изменения в структурах тканей, особенно суставов и костной ткани.
- Магнитно-резонансная томография (МРТ) отображает состояние мягких тканей и нервов, а также их вовлеченность в патологический процесс.
- Электронейрография позволяет оценить состояние нервной ткани и степень её вовлеченности в патологию.
- Ангиография используется для оценки состояния сосудов и степени их компрессии.
- Ультразвуковое дуплексное сканирование/допплерография помогает оценить кровоток, особенно при значительных изменениях в шейном отделе.
Сбор анамнеза также имеет большое значение, так как на его основе делаются выводы о вероятности развития той или иной патологии. Анализ симптомов помогает определить соответствие клинической картины предполагаемому диагнозу. Мануальный осмотр и пальпация важны, так как некоторые патологии можно выявить именно в ходе этих процедур (травмы, смещения, искривления позвоночного столба). Поэтому важно полагаться не только на инструментальные методы диагностики, но и выбирать компетентного врача.
Что делать?
Лечение боли в суставах и позвоночнике зависит от причины патологии. Для снятия тяжелых симптомов обострения применяются следующие методы:
- Нестероидные противовоспалительные препараты (НПВП) для обезболивания и снятия воспаления: курс 5-14 дней, 1 таблетка 2-3 раза в день (например, Ибупрофен, Нурофен, Нимесил, Ортофен).
- В первые 3-5 дней возможно внутримышечное введение НПВП (например, Диклофенак в индивидуальной дозировке) 1 раз в день для более эффективного снятия боли, затем переходят на пероральный прием.
- Нанесение НПВП-мазей (например, Найз, Вольтарен, Диклофенак) на болезненные участки 3-4 раза в день в течение 5-14 дней.
- При сильной боли, не поддающейся НПВП, допускается однократный прием анальгетика (например, 1 таблетка Анальгина) или инъекция (Баралгин внутримышечно в индивидуальной дозировке).
- Физиотерапия (магнитотерапия, электрофорез, УВЧ) курсом 5-10 процедур помогает снять обострение, боль, отек и воспаление.
- Массажи и лечебная гимнастика, назначенные врачом и проводимые под его контролем в период реабилитации, укрепляют мышечный каркас и уменьшают частоту обострений.
Специфическое лечение остеохондроза включает прием хондропротекторов (например, Хондроксид 1-2 таблетки в день) и местное применение мази Хондроксид (3-4 нанесения на болезненные зоны ежедневно). Важно принимать поливитамины и сбалансировать питание для замедления деградации тканей. При сильной компрессии сосудов назначаются препараты для улучшения кровообращения (например, Мексидол, Винпоцетин).
При артрозе специфическое лечение не проводится, так как оно неэффективно. Важно устранить факторы, ухудшающие состояние, такие как избыточный вес и гормональные сбои.
При артрите назначаются антибиотики, проникающие в суставную ткань (например, Амоксиклав 1000 мг 1 таблетка в день), а также иммуностимуляторы (например, Имунофан в индивидуальной дозировке).
Вывод
Сильные боли в опорно-двигательном аппарате затрудняют выполнение повседневных действий и профессиональной деятельности. Важно не допускать прогрессирования патологического процесса, который не возникает без предшествующих симптомов. Если начать лечение вовремя, можно избежать тяжелых состояний.
Появление боли в спине и суставах — это тревожный сигнал организма. Основной причиной дискомфорта являются дегенеративно-дистрофические процессы в суставах. Чрезмерные нагрузки или физиологическое старение суставов могут привести к заболеваниям. Даже незначительные боли могут вызвать серьезные проблемы. Своевременное обращение к врачу поможет предотвратить осложнения.
Какие могут быть причины?
Боли в суставах и спине могут указывать на развитие патологии, которая в запущенной форме приводит к инвалидности. Поэтому важно как можно быстрее обратиться к врачу.
Чаще всего болезненность суставов и позвоночника наблюдается у пациентов старше 50 лет, но такие проблемы могут возникать и у молодых людей. В группе риска находятся спортсмены и те, чья работа связана с тяжелыми физическими нагрузками. Наиболее распространенные места локализации суставных заболеваний — шейный и поясничный отделы позвоночника, а также колени. Появление боли может сигнализировать о развитии следующих заболеваний:
- остеохондроз;
- артроз;
- артрит.
К возникновению этих болезней способствуют следующие факторы:
- чрезмерные физические нагрузки;
- избыточный вес;
- травмы суставов или спины;
- малоподвижный образ жизни;
- наследственные суставные патологии;
- нарушения обмена веществ;
- инфекционные заболевания;
- отклонения в работе щитовидной железы.
Характерная симптоматика
Для каждой патологии характерна своя клиническая картина. Болезни суставов вызывают значительный дискомфорт и снижают качество жизни. Больным следует обратить внимание на следующие проявления:
- сильная боль в пораженном участке;
- отечность околосуставных тканей;
- ограничение подвижности сустава или позвонков;
- местное повышение температуры;
- покраснение в области болезни;
- головокружение и мигрени при поражении шейных позвонков или плечевого сустава.
Характер болей в суставах и в спине
В таблице представлена характеристика болевого синдрома в зависимости от патологии:
| Заболевание | Характер боли |
|---|---|
| Остеохондроз | Локализуется в шейном и поясничном отделе позвоночника. Тянущая боль усиливается после длительных физических нагрузок или отдыха. Может вызывать головокружение и головную боль. |
| Межпозвоночная грыжа | Локализация — поясница. Резкие движения и физическая нагрузка провоцируют острую боль. Мышцы находятся в тонусе даже в покое. |
| Радикулопатия | Острая боль в пояснице с нарушением двигательной функции. Боль отдает в ногу, возникают покалывание и онемение. |
| Стеноз межпозвоночного канала | Дискомфорт в спине при движении. В запущенной форме — онемение и хромота. |
| Болезнь Бехтерева | На начальной стадии — скованность в пояснице. Со временем наблюдается полное ограничение двигательной активности в пораженном участке и нижних конечностях. |
| Артроз | Локализуется в крупных суставах верхних и нижних конечностей. Боль возникает при физических нагрузках, сопровождается тупым хрустом. |
| Артрит | Поражает несколько суставов одновременно. Болевые ощущения могут проявляться во всем теле, особенно ночью. |
Какие методы диагностики применяются?
Наследственность может влиять на развитие различных заболеваний.
На приеме у врача пациент может удивиться вопросам о состоянии суставов, длительности и характере боли. Эти вопросы помогают врачу выявить возможные патологии. Наследственный фактор играет важную роль в диагностике суставных болезней, поэтому важно знать о заболеваниях близких родственников. После тщательного изучения клинической картины врач с помощью пальпации и осмотра определяет локализацию боли и очаги воспаления. Для уточнения диагноза и оценки состояния суставов и позвоночника применяются дополнительные методы диагностики:
- рентгенография;
- УЗИ;
- КТ или МРТ;
- пункция;
- артроскопия.
Как избавиться от боли?
С помощью медикаментов
Методику лечения определяет врач. Самодиагностика и самолечение могут привести к осложнениям.
При болях в суставах или спине терапия должна быть комплексной, направленной не только на снятие симптомов, но и на восстановление хрящевых тканей. Для этого применяются следующие медикаменты:
- Нестероидные противовоспалительные средства — нейтрализуют воспаление и уменьшают боль.
- Анальгетики — обеспечивают болеутоляющий эффект.
- Хондропротекторы — способствуют регенерации хрящевых тканей.
- Миорелаксанты — расслабляют спазмированные мышцы.
- Препараты, улучшающие кровоснабжение — восстанавливают нормальное питание суставов.
- Витамины — оказывают общеукрепляющее действие.
- Стероидные препараты — снимают воспаление и отек.
- Антидепрессанты — помогают устранить психические расстройства, часто возникающие при длительном течении заболевания.
Другие консервативные методы лечения
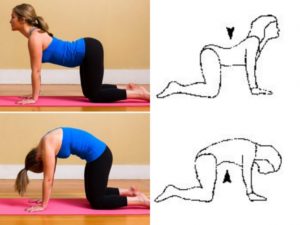
Вместе с медикаментозным лечением применяются физиотерапевтические процедуры, массаж и специальная гимнастика. Все терапевтические мероприятия должны проводиться по назначению врача и под руководством опытного специалиста. В физкабинете рекомендуется использовать электрофорез, УВЧ, ударно-волновую и магнитотерапию. Гимнастические упражнения подбираются индивидуально для каждого пациента. Если выполнение упражнений вызывает боль, занятия прекращаются до полного устранения болевого синдрома.
Оперативное вмешательство
Артроскопическая операция проводится, когда консервативные методы лечения неэффективны.
Если пациент обращается за помощью слишком поздно, заболевание может стать хроническим. В таких случаях, когда консервативные методы не дают результатов, рекомендуется хирургическое вмешательство. Используются малоинвазивные методы с артроскопом или открытая операция. При значительном повреждении хрящевой или костной ткани может потребоваться замена поврежденного участка на имплантат.
Профилактические мероприятия
Для предотвращения заболеваний спины и суставов важно вести здоровый образ жизни. Низкая или чрезмерная физическая активность может привести к перенапряжению суставов. Чередование нагрузок с легкими упражнениями или отдыхом поможет сохранить хрящевую и костную ткань. Избыточный вес увеличивает нагрузку на суставы, поэтому следует следить за этим показателем. Если в семье есть случаи суставных заболеваний, риск их возникновения возрастает. При появлении дискомфорта в спине или суставах необходимо обратиться к врачу, так как ранняя диагностика повышает шансы на благоприятный исход.
Боли в спине и суставах — одна из основных причин обращения к хирургам, неврологам и ортопедам. Чаще всего страдают люди в возрасте от 20 до 45 лет. Лечение может затягиваться на месяцы и иногда приводит к инвалидности из-за неверного подхода.
Важно понимать, что боль в пояснице и ревматоидные боли в суставах имеют схожий механизм возникновения. Разделение этих проблем на две категории в медицине часто служит оправданием для существования разных специальностей. В итоге пациенты получают лишь управление болью, а не исцеление. Оба состояния имеют схожую патологию, но боль ощущается в разных местах.
Хроническая боль в нижней части позвоночника или суставах рук и ног может сигнализировать о недостатке воды в этих областях. Боль возникает, когда недостаточно жидкости для выведения накопившихся кислот и токсинов.
Региональные боли в суставах — это часть списка сигналов жажды. Место боли зависит от локального обезвоживания. Боль в пояснице может быть вызвана мышечным спазмом (80% случаев) или дегенерацией диска, что увеличивает нагрузку на связки и сухожилия позвоночника. Оба состояния инициируются хроническим обезвоживанием. Теперь, зная о сигналах жажды, мы можем предотвратить боли в спине и суставах.
В суставах есть хрящевая прокладка, которая покрывает и разделяет костные структуры. Этот слой хряща содержит много воды, что позволяет ему скользить по поверхности другого хряща и обеспечивает необходимую смазку. Длительное обезвоживание приводит к увеличению трения и напряжения в месте контакта хряща.
Когда хрящ обезвожен, его способность скользить уменьшается. Клетки хряща, испытывающие недостаток воды, посылают сигнал боли, указывая на риск их гибели и отслоения. Нормальная среда хряща — щелочная, при обезвоживании она становится кислой, что ощущают нервные окончания и вызывает боль. Для лечения такой боли необходимо увеличить потребление воды, чтобы хрящ насытился и вывел токсины. Боль может перемещаться от сустава к суставу и иногда проявляться одновременно в соответствующих суставах другой конечности. Хроническая боль состоит из периферийных болей и болей, вызванных мозгом.
Локальные боли можно облегчить анальгетиками, но боли, вызванные мозгом, не поддаются такому лечению. Оба типа боли можно уменьшить, увеличив потребление воды.
Уважаемые читатели!
Спасибо, что читаете наш блог! Подписывайтесь на интересные публикации раз в месяц. Новым читателям предлагаем попробовать нашу воду бесплатно: при первом заказе выберите 12 бутылок (2 упаковки) минеральной воды BioVita или питьевой воды Stelmas. Операторы свяжутся с вами для уточнения деталей. Тел. 8 (800) 100-15-15
*Акция для Москвы, МО, Санкт-Петербурга, ЛО.
https://youtube.com/watch?v=nxJeDLfobJA
Получи самые интересные публикации
Вы можете отписаться в любой момент.
Спасибо за подписку на нашу рассылку.
Боли в пояснице и коленях — распространенное явление. Часто неприятные ощущения возникают без видимых причин, но игнорировать их нельзя. При первых симптомах следует как можно скорее обратиться к врачу. В некоторых случаях может потребоваться помощь нескольких специалистов.
Причины болей
Спина ежедневно испытывает физические нагрузки. Чрезмерные нагрузки могут привести к серьезным повреждениям.
Позвоночник, состоящий из позвонков, соединенных дисками, мышцами, связками и суставами, является опорой для всего тела. Нарушение любой из этих составляющих вызывает острую боль, дискомфорт и ломоту.
Чтобы определить причины болей в коленях и пояснице, необходимо учитывать несколько факторов: ситуацию возникновения боли, ее интенсивность и продолжительность. Боли могут быть вызваны неправильной осанкой или ортопедическими заболеваниями, такими как радикулит и остеохондроз. При наличии грыжи позвоночника ощущения усиливаются.
Боли в коленях могут быть связаны с васкулитом седалищного нерва, поражением тазобедренных нервов или врожденными деформациями. Острая или тупая боль в позвоночнике иногда возникает после травмы или переохлаждения. Ноющая боль в пояснице и колене может указывать на онкологические заболевания внутренних половых органов.
Существует множество причин резей в пояснице, отдающих в колени. Наиболее распространенные из них:
- остеохондроз — заболевание, поражающее межпозвонковые диски и другие отделы позвоночного столба;
- спондилез или артроз фасеточных суставов;
- спондилит.
Иногда боли в спине и коленях возникают из-за сдавливания нервов в области крестца. Неприятные ощущения в пояснице могут распространяться на колени и ягодицы.
Симптомы и лечение остеохондроза
Остеохондроз возникает из-за изменений в структуре хрящей и костной ткани позвонков. Это заболевание может затронуть любой отдел позвоночника. Чаще всего оно встречается у пожилых людей, но иногда страдают и молодые пациенты. Основной причиной является малоподвижный образ жизни, связанный с работой за компьютером и отсутствием регулярных физических нагрузок.
Заболевание проявляется резью и болями в пораженных участках спины. Симптомы могут сохраняться длительное время.
Остеохондроз обычно дает о себе знать на запущенных стадиях. На ранних этапах пациент может не ощущать дискомфорта. При значительном прогрессировании заболевания болевой синдром становится острым, могут возникать неприятные ощущения в ногах или руках.
Лечение остеохондроза длительное, но необходимое. Игнорирование проблемы может привести к серьезным нарушениям в строении позвоночника и развитию сопутствующих заболеваний опорно-двигательного аппарата, таких как сколиоз, кифоз или лордоз. Неотъемлемой частью комплексной терапии является лечебная гимнастика.
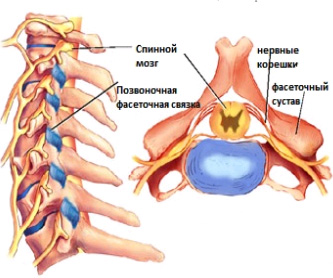
Артроз фасеточного сустава
Фасеточный артроз — это дегенеративное заболевание позвоночника, сопровождающееся разрастанием костной ткани. Поражаться может как один, так и оба фасеточных сустава. Заболевание часто возникает из-за спортивных травм или чрезмерных физических нагрузок.
Острая боль локализуется в пояснице и позвоночнике, пациенты ощущают скованность в движениях. Межпозвонковые суставы в пораженной области могут хрустеть, мышцы напрягаются. По утрам возникает чувство тяжести в пояснице, иногда наблюдается повышение температуры тела.
Лечение болей в ногах и спине
В медицине существует множество методов лечения суставных заболеваний. Сначала проводится врачебный осмотр, на котором определяются локализация и причина боли. Для точной диагностики врач назначает анализы.
Если заболевание связано с проблемами опорно-двигательного аппарата, назначаются противовоспалительные препараты, хондропротекторы и анальгетики. После снятия болевого синдрома необходимы регулярные курсы массажа, физиотерапия, лечебные ванны и физические упражнения.
Профилактика болей в спине и ногах
Чтобы избежать повторения проблемы после лечения, важно уделять внимание профилактике. Рекомендуется спать на ортопедических матрасах и подушках, больше гулять на свежем воздухе, плавать и заниматься верховой ездой. Также полезно ежедневно выполнять физические упражнения.
Обратите внимание на свою осанку, избегайте перенапряжения позвоночника и регулярно выполняйте упражнения для укрепления мышц спины. Особенно полезны плавание и спортивная ходьба.
Для сохранения здоровья спины выбирайте матрас средней жесткости. Подушка под головой не должна быть слишком высокой. Рекомендуется мыть пол шваброй и избегать подъема тяжелых предметов. Распределяйте вес равномерно на обе руки.
Если боль в коленях и спине вернулась, как можно скорее обратитесь за медицинской помощью. Обезболивающий укол или мазь могут временно облегчить состояние, но не устранят причину проблемы.
https://youtube.com/watch?v=rN0zqKvfkF8