Самостоятельная постановка диагноза и самолечение недопустимы. Все лекарственные препараты, включая витамины, назначаются только врачом-специалистом, который также определяет дозировку и схему лечения.
Обезболивание.
Чем сильнее и дольше боль, тем больше напряжены мышцы в области воспаления. Для облегчения боли рекомендуется использовать нестероидные противовоспалительные средства (НПВС).
Важно помнить, что НПВС нельзя принимать на голодный желудок. Чтобы избежать повреждения слизистой оболочки, достаточно выпить немного молока или съесть кусок белого хлеба.
В список жизненно необходимых НПВС входят: диклофенак (особенно эффективны ректальные суппозитории, которые дают эффект, близкий к внутривенному введению), кеторолак, лорноксикам, ибупрофен и кетопрофен.
Не забывайте и о спазмолитиках: папаверине и дротаверине (ношпе). Их применение, как по схеме, так и однократно, обычно помогает снять резкую спастичность мышц в пораженной области.
Прием мочегонных препаратов
Чем сильнее напряжены мышцы, тем труднее венозный отток, что приводит к стойкому отеку пораженной области. Вместо фармакологических препаратов полезно использовать мочегонные растительные сборы, которые способствуют перераспределению жидкости в организме и уменьшают отечность. В терапии заболеваний позвоночника именно эта группа препаратов может существенно снизить болевой синдром.
Диуретики делятся на:
- петлевые (фуросемид);
- тиазидные (гидрохлоротиазид);
- тиазидоподобные (индапамид);
- калийсберегающие (спиронолактон).
Все перечисленные препараты входят в список жизненно необходимых и важнейших лекарственных средств.
Не следует злоупотреблять мочегонными: их обычно применяют в течение первых суток болезни, в редких случаях — до 3 дней. При приеме диуретиков важно помнить, что их побочные действия усиливаются при употреблении алкоголя и снотворных.
Венотоники
Средства для восстановления венозного кровотока следует принимать от 2 недель до 1 месяца. Сохранение структуры и эластичности сосудов (артериол, вен и капилляров) важно для профилактики и лечения не только заболеваний спины, но и других патологий. В современной фармакологии представлено множество венотоников, но троксерутин остается проверенным средством с венотонизирующим, сосудоукрепляющим, противовоспалительным, противотечным и антиоксидантным действием.
Согревание
Мнения по этому вопросу расходятся. Как уже упоминалось, процесс сопровождается отечностью в болевом очаге. Врачи рекомендуют согревающие процедуры и разогревающие кремы и мази, так как это усиливает приток крови и лимфы, что может повысить компрессию нервов и корешков в проблемной зоне. Однако согревание стоп, например, с помощью теплых носков, может положительно сказаться на вегетативных нервных структурах, расположенных на подошвенной части стопы.
Мануальная терапия, кинезитерапия и физиотерапия для позвоночника
Лучше обратиться к профессионалам. В центрах реабилитации, кинезитерапии и кинезиологии работают специалисты, хорошо разбирающиеся в проблемах костно-мышечной системы. Боль — это сигнал о сбое в организме. Медикаменты устраняют лишь симптомы, не влияя на причину заболевания. Естественные методы лечения могут помочь выявить источник боли и справиться с недугом.
Ортопедические изделия для позвоночника.
Сейчас доступен широкий выбор ортопедических изделий для спины, шеи и поясницы: корсеты, бандажи, повязки и фиксаторы. Их использование ограничивает движения в пораженной области и помогает облегчить боль. Корректоры осанки также зарекомендовали себя, предотвращая и исправляя сутулость, а также способствуя более быстрой реабилитации после травм грудного отдела позвоночника.
Психологический настрой.
Не поддавайтесь унынию: это считается смертным грехом. Оптимисты восстанавливаются быстрее. Найдите интересное занятие, которое можно выполнять в состоянии покоя.
Будьте осторожны при приеме фуросемида: у некоторых пациентов даже 12 мг может вызвать усиленный диурез и обезвоживание.
В качестве мочегонных средств иногда используют экстракты и настои растений: листья толокнянки, траву хвоща полевого, листья ортосифона (почечного чая).
Боль в пояснице возникает довольно часто. Пациенты могут говорить: «у меня болит поясница», «защемило поясницу», «прострел в поясницу». Если боль неострая, могут сказать: «ломит поясницу», «тянет поясницу», «ноет поясница». Иногда боль описывают как жжение.
Поясницей называют нижнюю часть спины — от окончания ребер до копчика. Возможно, отдельное слово для поясницы появилось, чтобы указать на место, где возникает боль. В большинстве случаев, когда болит спина, это именно поясница.
Какой может быть боль в пояснице
Боль в пояснице часто возникает внезапно и резко, что называется люмбаго (или прострел). Она проявляется как резкая, «стреляющая» боль, ограничивающая движения и иногда не позволяющая разогнуть спину. При любом движении боль усиливается.
Приступ может длиться от нескольких минут до нескольких дней. Иногда боль проходит, но часто она возвращается, и человек привыкает к постоянным болевым ощущениям.
Боль в пояснице может быть не только острой, но и тянущей, а также хронической. Постоянные, но не сильные боли, которые могут усиливаться при физической нагрузке, инфекциях или переохлаждении, называют люмбалгией. Иногда боли нет, но сохраняется скованность и дискомфорт в пояснице.
Причины боли в пояснице
Боли в пояснице могут иметь разные причины. Статистика показывает следующее:
- В 90% случаев боль связана с проблемами позвоночника и мышц спины.
- В 6% причиной является заболевание почек.
- В 4% — заболевания других внутренних органов (мочеполовой системы, кишечника).
Проблемы с позвоночником являются основной причиной болей в пояснице. Это связано с тем, что центр тяжести тела человека находится на уровне поясницы, и при ходьбе вся нагрузка ложится на этот отдел позвоночника. У животных, передвигающихся на четырех лапах, такой проблемы нет. При сидении позвонки поясницы и крестца испытывают давление, сопоставимое с давлением 170-метрового слоя воды на водолаза. Поэтому эта область особенно уязвима.
Заболевания опорно-двигательного аппарата, вызывающие боль в пояснице:
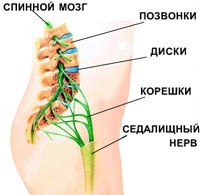
- Защемление седалищного нерва. Нервные корешки, отходящие от спинного мозга, сдавливаются соседними позвонками, что вызывает резкую, стреляющую боль. Это состояние часто связано с дегенеративными изменениями в позвоночнике (остеохондрозом), при которых межпозвоночные диски разрушаются, зазор между позвонками сужается, и резкое движение (наклон, поворот) может привести к защемлению нерва.
- Ишиас (пояснично-крестцовый радикулит). Защемленные нервные корешки могут воспаляться, что называется радикулитом (от лат. radicula – «корешок»). Воспаление седалищного нерва иногда обозначается как ишиас. При этом может возникать люмбоишалгия — боль в пояснице, которая распространяется в ягодицу и ногу по ходу седалищного нерва.
- Грыжа межпозвоночного диска — это выпячивание фрагмента диска в позвоночный канал, возникающее в результате травмы или дегенеративных изменений (остеохондроза).
- Миозит поясничных мышц. Миозит — воспаление скелетных мышц, которое может быть вызвано переохлаждением или резким напряжением.
Боль в пояснице также может быть связана с рассеянным склерозом, дегенеративным сакроилеитом и остеопорозом.
Профилактика боли в пояснице
Боль в пояснице часто возникает из-за небрежного отношения к здоровью. Основные причины включают:
- длительное пребывание в одном положении (например, при сидячей работе);
- неправильную осанку;
- низкую подвижность;
- чрезмерные физические нагрузки.
Эти факторы способствуют развитию заболеваний, проявляющихся болью в пояснице. Чтобы снизить риск, следуйте рекомендациям врачей:
- следите за осанкой;
- избегайте неудобных поз при сидении. Колени должны быть немного выше тазобедренных суставов. Используйте низкий стул или подставку для ног. Проложите маленькую подушку между поясницей и спинкой стула;
- при сидячей работе регулярно вставайте и двигайтесь. Делайте пятиминутные перерывы каждый час;
- спите на ортопедическом матрасе (эластичном и достаточно жестком);
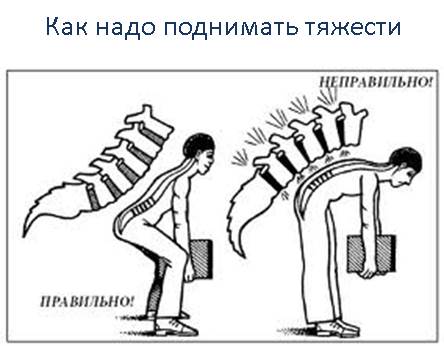
- поднимайте тяжести, сгибая колени, а не спину. Присаживайтесь, согнув колени, и выпрямляйтесь, сохраняя ровную спину;
- равномерно распределяйте груз между обеими руками. Не носите тяжелые вещи в одной руке;
- ежедневно выполняйте комплекс упражнений для укрепления мышц живота и спины.
Боли в пояснице при заболеваниях почек
При болях в пояснице важно определить их причину: патологии опорно-двигательного аппарата или заболевания почек и других внутренних органов. Диагностику должен проводить врач. Однако есть признаки, указывающие на возможные проблемы с почками или мочеполовой системой. При их наличии следует обратиться к урологу.
Подозрение на заболевание почек может возникнуть, если боль в пояснице сопровождается:
- общим ухудшением самочувствия (вялость, сонливость, слабость, повышенная утомляемость);
- отеками век и лица, особенно выраженными утром и уменьшающимися к вечеру;
- повышением температуры, ознобом, потливостью;
- потерей аппетита, тошнотой, рвотой;
- учащенным или болезненным мочеиспусканием;
- изменением характеристик мочи (более концентрированный цвет или, наоборот, бесцветная, наличие слизи или крови);
- повышением артериального давления.
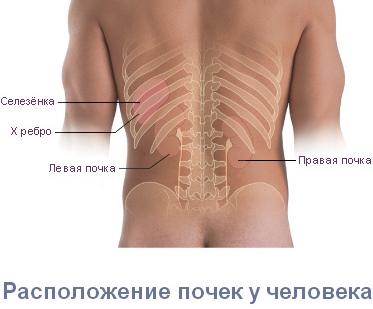
Также важным признаком является независимость боли от положения тела: она не усиливается и не уменьшается при смене позы. Однако при длительном стоянии боль может усиливаться. Локализация боли также имеет значение. При заболеваниях почек боль чаще всего ощущается с одной стороны, так как обычно страдает только одна почка. Почечные боли могут распространяться по мочеточнику, в пах, наружные половые органы и внутреннюю поверхность бедер.
Болит поясница: что делать?
Боль в пояснице — это симптом, требующий медицинского вмешательства. При внезапном приступе острой боли (например, при радикулите) важно сначала облегчить болевой синдром. Врачи рекомендуют:
- использовать легкое тепло: повяжите на поясницу шерстяной платок или пояс;
- принять обезболивающее;
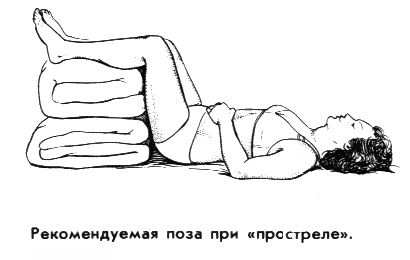
- занять позу, способствующую расслаблению мышц спины. Рекомендуется лечь на спину на твердую поверхность (например, на доску), при этом ноги должны быть подняты и согнуты в коленях. Для этого подложите под них свернутое одеяло или подушку. Ложиться на пол нежелательно, чтобы избежать сквозняков.
Предложенная поза не является обязательной. Главное — почувствовать облегчение, поэтому возможны и другие варианты. Например, можно лечь на доску, согнув ноги в коленях и зажав между ними подушку. Также можно попробовать лечь на живот и вытянуть ноги, подложив валик под голеностопные суставы. Если острота боли утихла, это не означает, что визит к врачу больше не нужен. Без должного лечения приступы могут повторяться, а состояние в целом ухудшаться.
К какому врачу обращаться с жалобой на боль в пояснице?
При боли в пояснице рекомендуется обратиться к врачу-терапевту для определения причины дискомфорта. В зависимости от результатов осмотра может потребоваться консультация специалистов. Возможные назначения включают:
- консультацию невролога для оценки состояния позвоночника, мышц спины и нервной системы;
- консультацию уролога при подозрении на заболевания мочевыводящей системы;
- консультацию гинеколога при наличии хронических заболеваний органов женской половой системы;
- общий анализ крови и мочи для подтверждения или исключения воспалительного процесса;
- рентгенографию позвоночника;
- УЗИ тазобедренных суставов;
- другие исследования.
- Признаки, указывающие на проблемы с позвоночником
- Признаки воспаления почек
- К какому врачу обращаться
- Подходы к лечению
Как отличить, вызвана ли боль в пояснице проблемами с позвоночником или почками? Этот вопрос волнует многих, у кого боли возникли внезапно или впервые. Рассмотрим сходства и различия, а также подходы к лечению в обеих ситуациях.
В обоих случаях боль в пояснице может быть схожей и неотличимой для пациента. Если в анамнезе уже есть воспаление почек или остеохондроз, люди могут считать, что это обострение прежней болезни. Однако причиной боли может быть что-то новое. Иногда после сильного переохлаждения воспаляются как почки, так и мышцы спины, что приводит к двойному характеру болей.
Признаки того, что боль вызвана проблемой в позвоночнике
- Боль возникла после физической нагрузки.
- Она усиливается при наклонах и поворотах в стороны.
- Боль настолько сильная, что хочется застыть в одной позе (анталгическая поза).
- Температура тела в норме.
Признаки воспаления почек
- Боль не имеет четкой связи с движениями. Она может усиливаться при поворотах, но установить точную связь не удается.
- Появление боли не связано с физической нагрузкой.
- Накануне вы купались в холодной воде и переохладились.
- Температура тела превышает 37,7 градусов.
- Поколачивание рукой по пояснице вызывает резкую боль, отдающую внутрь.
- Наблюдаются нарушения мочеиспускания и изменение цвета мочи.
К какому врачу обращаться
Причину боли в пояснице сможет определить только врач. Для этого он назначит анализы мочи и крови, а также УЗИ почек. В сложных случаях могут потребоваться рентген или МРТ. Рекомендуем не откладывать визит к специалисту, особенно если боль возникла внезапно и ранее не беспокоила. Сначала можно обратиться к терапевту или врачу общей практики. Если вы подозреваете, что проблема связана с позвоночником, запишитесь к остеопату. Если это не подтвердится и будут выявлены проблемы с почками, врач направит вас к профильному специалисту.
Подходы к лечению
Подходы к лечению болей в позвоночнике и почках различаются. При болях в позвоночнике применяются обезболивающие и остеопатия. Из домашних методов можно рекомендовать занятия с Корденом.
При остром воспалении почек (пиелонефрит) необходимы антибиотики, так как инфекция может вызвать серьезные осложнения. Остеопатию в этом случае следует отложить, особенно при высокой температуре и болях.
При хроническом пиелонефрите, когда обострения часты и антибиотики не помогают, остеопатия может быть полезной. Причиной хронического пиелонефрита могут быть опущение почки, пережатие сосудов или дисфункции других органов. Врач остеопат выявит и устранит проблему, что поможет почке восстановить нормальное функционирование. То же касается и хронического цистита, но это отдельная тема.
Автор статьи:
Кутузов Игорь Александрович
Руководитель центра, остеопат, мануальный терапевт, невролог. Член Российской остеопатической ассоциации. Преподаватель Института остеопатии Санкт-Петербурга в Москве. Руководитель клиники «Центр Остеопат доктора Кутузова».
Уточняйте время приема специалиста.
Боль в почках часто сопровождается температурой и другими симптомами, такими как учащенное мочеиспускание и болезненные ощущения при мочеиспускании. Боль может ощущаться в области спины, но при поворотах не усиливается, что указывает на проблемы с почками.
При радикулите боль может отдавать в ноги, и наклониться становится невозможно. В обоих случаях рекомендуется принять горизонтальное положение. Если лежать на спине трудно и хочется прогнуться, это может указывать на проблемы с почками.
Если растереть болевую область согревающим средством, например, феналгоном или диклофенак-гелем, и станет легче, это скорее радикулит. Если после приема обезболивающего, например, спазмалгона, становится легче, это может указывать на проблемы с почками.
Обязательно обратитесь к врачу. Первым делом нужно сдать анализы мочи. При болях в почках моча может изменяться, а температура может колебаться в пределах 37,0-37,5°C. Если боли в пояснице усиливаются при движении, это также может указывать на проблемы с почками.
При проблемах с почками может быть реакция на алкоголь или мочегонные средства. Боль может усиливаться при легком ударе ребром ладони по бокам от позвоночника, также могут отекать ноги и лицо.
Если вы находитесь в удобном положении, но все равно чувствуете боль в пояснице, это, скорее всего, связано с почками. Отсутствие болей в удобном положении может указывать на проблемы с позвоночником.
Иногда боли могут быть связаны как с позвоночником, так и с внутренними органами. Симптом Пастернацкого: постучите ребром ладони по спине по краям ребер, и если будет больно, это может указывать на проблемы с почками.
Связь болей с движениями указывает на проблемы с костно-мышечной системой. При болях, сопровождающихся частым и болезненным мочеиспусканием, температурой и изменением цвета мочи, стоит обследовать почки. Точный диагноз поставит врач после обследования.
В прошлом году у меня был камень в почке, и я думала, что это хондроз. Сделала УЗИ, и камень оказался в мочеточнике. К счастью, он вышел сам, но мне пришлось полежать в больнице. Поэтому обязательно сделайте УЗИ, так как камни могут быть разными и некоторые сложно диагностировать.
Корешковые боли часто затрудняют понимание, связаны ли они с позвоночником или внутренними органами. При проблемах в грудном отделе боль может отдавать в грудную клетку и брюшную полость, а при проблемах в поясничном отделе могут болеть не только поясница, но и органы малого таза, нижние конечности.
Параллельно можно сделать клинический анализ мочи, чтобы проверить наличие признаков воспаления. Но не стоит пытаться разобраться самостоятельно, лучше довериться врачам. Часто говорю знакомым, что лечение по учебнику может быть опасным. Если вы в Москве, рекомендую обратиться в Европейский центр вертебрологии на Ломоносовском проспекте, 18 (сайт vertebrology.center). Они помогут определить, связаны ли боли с позвоночником, и предложат эффективное лечение. Если это не позвоночник, направят к урологу.