Болит спина в области позвоночного столба между лопатками: причины такого состояния и его лечение
В современном ритме жизни мы часто не обращаем внимания на сигналы организма, указывающие на проблемы со здоровьем. Одним из таких сигналов является боль в спине, локализующаяся между лопатками. Обычно ее связывают с усталостью, перенапряжением при lifting тяжестей или затеканием при сидячей работе.
Хотя такие причины возможны, чаще всего боль возникает из-за заболеваний позвоночника, мышц или внутренних органов. Поэтому не стоит откладывать визит к врачу. Лучше проверить здоровье, чтобы убедиться, что достаточно просто отдохнуть, или вовремя выявить проблему и заняться ее устранением, чтобы избежать осложнений.
Содержание статьи:
— Причины и разновидности боли, факторы риска
— Врачи, способные помочь
— Краткая характеристика заболеваний
— Профилактика
Часто причиной болей являются проблемы со спиной, такие как нарушения позвоночного столба, протрузии и межпозвонковые грыжи, ущемления нервных корешков и другие.
Боль между лопатками также может быть связана с заболеваниями сердца, легких, желудка и других органов средостения.
Факторы, усиливающие или провоцирующие боль:
- малоподвижный образ жизни;
- длительное пребывание в одной позе;
- сидячая работа;
- чрезмерная физическая активность без регулярных тренировок;
- нарушения осанки;
- избыточный вес;
- травмы спины.
Болезненность под лопаткой слева может указывать как на проблемы с позвоночником, так и на заболевания сердца, желудочно-кишечного тракта или левого легкого. К таким заболеваниям относятся:
- шейный и грудной остеохондроз;
- межреберная невралгия;
- перелом ребра слева;
- повреждение левой лопатки;
- левосторонняя пневмония;
- левосторонний плеврит;
- абсцесс левого легкого;
- болезнь Шпренгеля;
- стенокардия;
- трахеобронхит с вегетативной дисфункцией;
- пролапс митрального клапана;
- инфаркт миокарда;
- ишемическая болезнь сердца;
- острый левосторонний бронхит;
- язвенная болезнь желудка и 12-перстной кишки;
- обострение панкреатита;
- аневризма аорты;
- спазм пищевода.
Болезненные ощущения под правой лопаткой также могут быть иррадиирующими болями от внутренних органов или свидетельствовать о патологиях позвоночника. Причины таких болей:
- шейный или грудной остеохондроз;
- миалгия;
- межреберная невралгия;
- повреждение правой лопатки;
- перелом правого ребра;
- правосторонняя пневмония;
- правосторонний абсцесс легкого;
- острый правосторонний бронхит;
- поддиафрагмальный абсцесс;
- обострение желчнокаменной болезни;
- повреждение мышц правого плеча;
- диафрагмально-печеночный перитонит;
- травмирование правого надлопаточного нерва;
- пиелонефрит;
- холецистит;
- острый панкреатит;
- правосторонний миофасциальный синдром.
Боли в спине между лопатками могут сигнализировать о:
- межпозвонковой протрузии или грыже;
- остеохондрозе;
- кифозе;
- сколиозе;
- кифосколиозе;
- спондилоартрозе;
- радикулите;
- межреберной невралгии;
- плече-лопаточном периартрозе;
- стенокардии;
- патологиях легких;
- ишемической болезни сердца;
- язве желудка;
- миалгии;
- инфаркте миокарда;
- травмах мышц плеча;
- переломах ребер;
- травмах лопаток;
- туберкулезе позвоночника;
- миофасциальном синдроме;
- панкреатите;
- пиелонефрите;
- дискинезии желчевыводящих протоков;
- желчнокаменной болезни;
- спазме пищевода и других.
По характеру боли могут быть разнообразными в зависимости от причины. Пациенты иногда описывают их как онемение, холод, «мурашки», судороги, покалывание, жжение и т.д.
Иногда боли имеют распирающий характер и сопровождаются чувством тяжести в межлопаточной области. При некоторых заболеваниях боль может быть постоянной и ноющей. В других случаях возникают внезапные и сильные, нестерпимые приступы. Сила боли может изменяться при смене положения тела, наклонах или движении. Все эти особенности следует подробно описать врачу для точной диагностики.
К кому обратиться?
В зависимости от причины болей лечением могут заниматься следующие специалисты:
- ревматолог;
- травматолог;
- невролог;
- вертебро-невролог;
- нейрохирург;
- вертебролог;
- мануальный терапевт;
- кардиолог;
- гастроэнтеролог.
Поскольку причин болезненности между лопатками много, выявить, какое заболевание лечить, бывает сложно. Для постановки диагноза врачу могут понадобиться рентгенография, компьютерная томография, МРТ, кардиограмма, УЗИ брюшной полости, анализы мочи и крови, а также другие исследования. Эти методы помогают дифференцировать заболевания позвоночника и внутренних органов.
Медики разъяснили как распознать межреберную невралгию
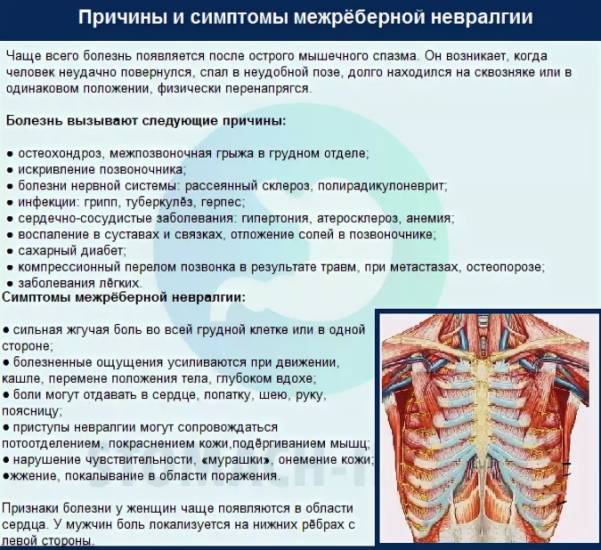
Межреберная невралгия (грудной радикулит) — это состояние, возникающее при компрессии или раздражении межреберного нерва, проявляющееся сильной болью. Основная опасность заключается в том, что симптомы могут имитировать серьезные заболевания внутренних органов, такие как инфаркт миокарда. Поэтому при болях в грудной клетке необходимо исключить опасные причины. Если таковых нет, диагноз может быть установлен как межреберная невралгия.
Даже опытные врачи могут ошибаться в диагностике: стенокардия может быть выставлена там, где ее нет, или инфаркт может быть пропущен. Важно внимательно изучить симптомы межреберной невралгии с обеих сторон и учитывать заболевания, которые могут скрываться под ее маской.
Невралгия различных межреберных нервов (всего 12 пар) проявляется по-разному. Все межреберные нервы являются продолжением грудных, выходящих из спинно-мозгового канала через межпозвоночные отверстия. Они направляются вперед от грудного отдела позвоночника и проходят в межреберных промежутках.
Нижние пары межреберных нервов достигают верхней части передней брюшной стенки. Поэтому боль может локализоваться не только в грудной клетке, но и в животе, имитируя заболевания желудка, печени или поджелудочной железы.
Межреберные нервы содержат чувствительные волокна (иннервируют кожу), двигательные волокна (обеспечивают движения межреберных мышц и диафрагмы, влияя на дыхание) и вегетативные волокна (регулируют тонус кровеносных сосудов и работу потовых желез).
Симптомы невралгии зависят от пораженной части нерва. Например, сдавление двигательных волокон вызывает одышку, чувствительных — боль, вегетативных — повышенную потливость. Иногда нерв сдавливается равномерно, что приводит к комплексным симптомам.
Важно помнить, что симптомы межреберной невралгии зависят от локализации воспаленного нерва и степени его повреждения. Обычно страдает один межреберный нерв, что приводит к односторонней боли. Редко поражаются два и более нерва, что может вызвать симметричные симптомы.
Ведущий признак межреберной невралгии — это боль, которая локализуется в любом межреберном промежутке с одной стороны. Боль не выходит за его пределы (опоясывающий характер), что является важным диагностическим признаком.
Боль интенсивная, пациенты оценивают ее как сильную по визуально аналоговой шкале. Характер боли — жгучий и пронизывающий в остром периоде, ноющий и тупой в дальнейшем. Длительность боли — от нескольких часов до дней.
Боль может ощущаться в паравертебральных точках (с обеих сторон от позвоночника), около грудины и вдоль пораженного нерва.
Межреберная невралгия может проявляться острыми приступами, повторяющимися в течение дня. Во время приступа боль настолько сильная, что человек замирает в той позе, в которой она возникла, боясь вдохнуть, чтобы не спровоцировать новую волну боли. Если невралгия локализуется слева, ее часто диагностируют как стенокардию. Различить эти состояния можно только с помощью дополнительных методов диагностики.
У женщин могут наблюдаться колющие боли в молочных железах, отдающие в сосок, что не встречается у мужчин.
Другие симптомы
В дополнение к боли пациенты могут испытывать следующие симптомы:
Чувствительные нарушения. Из-за повреждения чувствительных волокон пациенты жалуются на онемение в области выхода нерва из позвоночника и по ходу межреберного промежутка. Также могут возникать парестезии — ощущение ползания мурашек по коже.
Боль, мешающая полному вдоху. Это связано с повреждением двигательной части межреберного нерва, что может привести к параличу дыхательной мускулатуры. Такие случаи редки, так как для этого необходимо одновременное поражение нескольких межреберных нервов. Дыхательные нарушения проявляются частым и поверхностным дыханием.
Среди других симптомов — холодная и липкая кожа грудной клетки, изменение окраски кожи (посинение или бледность), повышенная потливость.
Важно отметить, что межреберная невралгия не является отдельной болезнью, а является следствием различных заболеваний, включая дегенеративно-дистрофические изменения позвоночника, инфекционные болезни, травмы и другие патологии, приводящие к сдавлению, раздражению или воспалению межреберного нерва.
Поэтому наряду с описанными симптомами следует искать признаки остеохондроза, межпозвоночной протрузии и грыжи, мышечных спазмов, травм (ушибов и переломов позвонков, ребер), ОРВИ, опоясывающего герпеса, опухолей позвоночника, нарушений осанки и болезни Бехтерева.
Рассмотрим наиболее частые патологии с похожими симптомами и их отличия от межреберной невралгии.
Коронарные боли (стенокардия и инфаркт миокарда). При коронарных болях боль очень сильная, но пациенты описывают её как жжение, сдавление или «камень» в груди, а не как стандартные болевые ощущения. Боль длится несколько минут (до 15); если дольше, это может указывать на инфаркт. Она локализуется за грудиной и охватывает более одного межреберного промежутка. Появляется после сильного эмоционального напряжения или физической активности, не зависит от положения тела и не усиливается при нажатии на болезненные точки, дыхании или кашле.
Сопровождается истинной одышкой, а не боязнью вдохнуть из-за боли, страхом смерти, холодным липким потом, изменениями артериального давления. Боль может отдавать в левую часть тела (руку, челюсть, плечо, лопатку) и снимается нитроглицерином или наркотическими анальгетиками при инфаркте. Для уточнения диагноза могут быть полезны ЭКГ и Эхо-КГ.
Боль в эпигастральной области. Она может быть различной интенсивности и характера, локализуется в левом подреберном участке. Часто наблюдается связь с приемом пищи: боль усиливается после еды и при голоде. Сопровождается тошнотой, рвотой (которая приносит облегчение), изжогой и нарушениями стула. Боль уменьшается после приема антацидных и обволакивающих препаратов. Для диагностики может помочь фиброгастродуоденоскопия.
Плеврит и пневмония
При пневмонии боль в грудной клетке возникает только при наличии плеврита, так как в легочной ткани болевых рецепторов нет. Пациенты жалуются на колющие боли в боку грудной клетки, которые усиливаются при кашле, глубоком вдохе и наклоне в сторону, противоположную больному участку. При невралгии боль усиливается при наклоне в больную сторону.
Также наблюдаются признаки плеврита и пневмонии: повышение температуры, кашель с мокротой, одышка и общее недомогание. Боль уменьшается после приема противовоспалительных и обезболивающих средств, как и при невралгии. Для исключения пневмонии необходимо провести рентгенографию органов грудной клетки.
Опоясывающий герпес
Опоясывающий герпес можно рассматривать как инфекционную форму невралгии. Симптомы, характерные для межреберной невралгии, также проявляются при этом заболевании. Однако наличие специфических кожных высыпаний вдоль пораженного межреберного промежутка указывает на герпетическую природу.
Диагностика межреберной невралгии основана на поэтапном исключении заболеваний-имитаторов, поэтому она является диагнозом исключения. Врач может подтвердить диагноз только после полного обследования пациента.
Подводя итоги, можно сказать, что межреберная невралгия сама по себе не опасна, но значительно ухудшает качество жизни. Опасность представляют состояния, которые могут маскироваться под это заболевание. Поэтому к любой боли в грудной клетке следует относиться серьезно и обязательно обратиться к врачу для проведения необходимых обследований.
Даже опытные врачи могут ошибаться в интерпретации признаков невралгии: иногда стенокардия выставляется там, где ее нет, или пропускается инфаркт. Поэтому важно внимательно изучить симптомы межреберной невралгии с обеих сторон и быть в курсе заболеваний, которые могут скрываться под невралгической маской. Об этом и пойдет речь ниже.
Межреберная невралгия – как лечить в домашних условиях
Невралгия — это боль, возникающая в нервах, часто без стимуляции болевых рецепторов. Одним из типов невралгии является межреберная невралгия, вызванная компрессией нерва в грудной клетке, что приводит к боли в межреберных нервах. Эти нервы располагаются между ребрами, и их повреждение или нарушение функции вызывает межреберную невралгию.
Компрессия межреберного нерва может быть вызвана различными факторами:
- разрыв абдоминальной ткани;
- увеличение размеров живота;
- образование рубцовой ткани вокруг нерва;
- перегрузка мышц брюшного пресса;
- неправильный изгиб позвоночника;
- хирургические операции в области груди;
- заболевания, вызывающие повреждение или воспаление межреберных нервов;
- беременность;
- опухоли;
- травмы ребер и груди;
- инфекции, такие как опоясывающий лишай.
Боль при межреберной невралгии может ощущаться в грудной клетке и распространяться от спины к передней части грудной клетки, создавая опоясывающий эффект. Она может усиливаться при дыхании, смехе или чихании и проявляться как острая или тупая, ноющая боль.
Другие симптомы межреберной невралгии включают:
- двусторонняя боль, отдающая в спину;
- боль в ребрах, особенно слева, которую можно спутать с сердечной болью;
- онемение и покалывание;
- боль в животе;
- потеря аппетита;
- жар;
- боль в руках и плечах.
План лечения межреберной невралгии зависит от ее причины. В некоторых случаях она может пройти самостоятельно.
При частых рецидивах межреберной невралгии может потребоваться удаление нерва, вызывающего боль. Для облегчения невралгической боли применяются препараты от невропатической боли и капсаициновая мазь. Также используются НПВП для снятия боли и уменьшения воспаления.
Если межреберная невралгия вызвана заболеванием, необходимо лечить основное заболевание.
Лечение в домашних условиях рекомендуется проводить только после консультации с врачом для определения первопричины невралгии. Врач назначает соответствующие препараты для снятия боли и воспаления, а также физиотерапевтические процедуры.
В домашних условиях лечение межреберной невралгии обычно включает тепло на пораженное место, минимизацию движений (постельный режим) и противовоспалительные мази.
Симптомы невралгии и неврита в правом подреберье могут напоминать признаки заболеваний внутренних органов, но возникают на фоне ущемления, воспаления и раздражения нервных окончаний. Эта патология не является самостоятельной и считается осложнением определенных заболеваний.
Причины развития невралгии и неврита брюшной полости и подреберья
Истинной причиной неврита брюшной полости являются дегенеративные процессы в позвоночнике. Они приводят к воспалению или ущемлению нервных корешков, что вызывает болевой синдром. Эти проблемы могут возникать при различных заболеваниях опорно-двигательного аппарата, таких как остеохондроз, спондилез, аномалии строения позвоночника, радикулопатия и спондилолистез. Невралгия подреберья также может развиваться на фоне травм, включая повреждения позвонков, ушибы или переломы грудной клетки и спины.
Неврит брюшной полости может возникать и по другим причинам:
- переохлаждение;
- чрезмерные физические нагрузки;
- осложнения после инфекционных заболеваний (грипп, герпес, туберкулез);
- наличие межпозвоночной грыжи;
- доброкачественные или злокачественные опухоли;
- алкоголизм.
Развитие невралгии в левом или правом боку может быть связано с другими заболеваниями, такими как рассеянный склероз или анкилозирующий спондилоартрит, а также с недостатком витамина D и эндокринными нарушениями. Проблему могут усугубить малоподвижный образ жизни, стресс и длительный прием некоторых лекарств.
Клиническая картина
Неврит и невралгия — это острые состояния, сопровождающиеся сильной болью. Боль локализуется в области поврежденного нервного корешка и может отдавать в грудную клетку, позвоночник или соседние органы. При межреберной невралгии боль чаще всего колющая и ноющая, также может наблюдаться онемение рук. Основным признаком является выраженный дискомфорт в области сердца.
При невралгии боль усиливается при резких движениях, кашле, а также под воздействием холода или тепла. Симптомы могут напоминать сердечный приступ. Болевой синдром при неврите длится несколько часов и усиливается ночью, а также при воздействии внешних раздражителей.
К другим признакам воспаления или раздражения нервных корешков относятся:
- повышенное потоотделение;
- онемение кожи в области пораженного нерва;
- общее ухудшение самочувствия;
- бледность кожи;
- повышение температуры тела до 37,5°;
- тошнота и рвота.
Отличить боль при невралгии от боли при сердечных патологиях несложно. В последнем случае неприятные ощущения исчезают после приема нитроглицерина. Для невралгии характерно усиление боли при смене положения тела, но при этом не наблюдается изменений в артериальном давлении или пульсе.
Диагностика
Диагностика невралгий часто затруднена, особенно при наличии хронических заболеваний внутренних органов. Для определения причины боли врач назначает ряд анализов и процедур:
- Общий анализ крови — выявляет повышение уровня лейкоцитов, что указывает на воспалительный процесс в области нервных корешков.
- Рентгенография грудной клетки — позволяет обнаружить патологические изменения в костной ткани.
- Анализ крови на инфекции, способные вызвать невралгию.
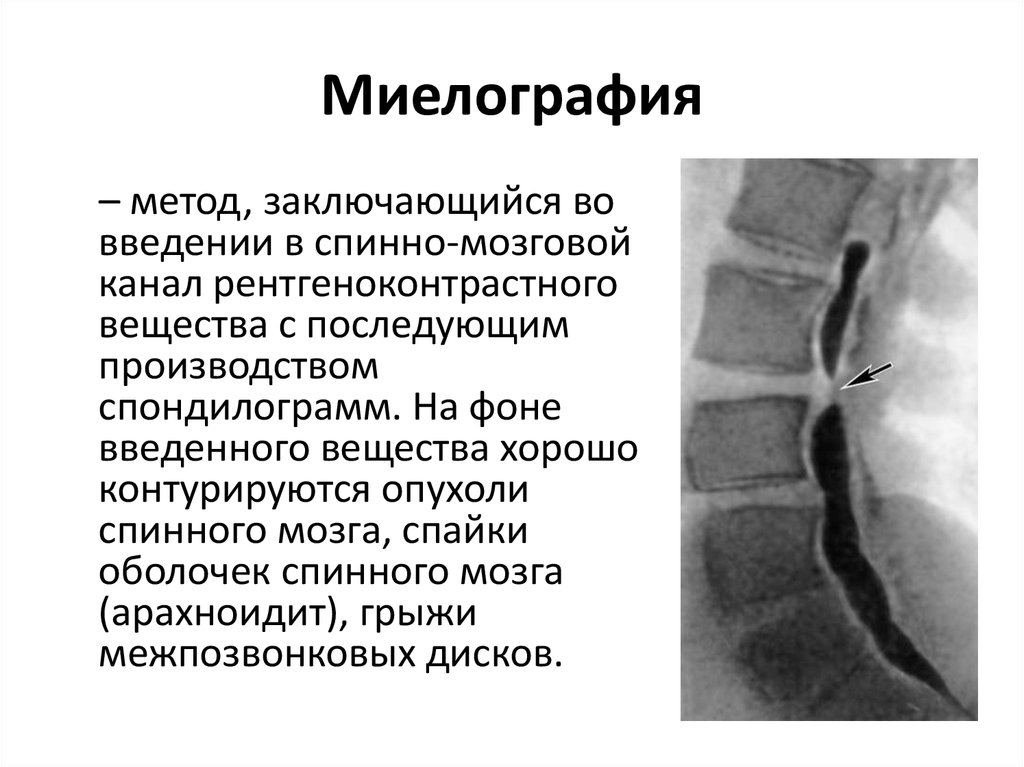
- Миелография — выявляет патологии нервной ткани.
- Электроспондилография — определяет заболевания позвоночника.
УЗИ внутренних органов помогает диагностировать патологии, которые могут вызывать болевой синдром. При неврите негативных изменений не наблюдается. Часто назначается МРТ, которое выявляет патологические процессы в костной и хрящевой ткани, а также защемление и воспаление нервов.
Методы терапии
Лечение невралгии проводится комплексно после точного определения причин. Назначаются медикаменты, физиопроцедуры и народные средства. В период обострения боли пациенту рекомендуется соблюдать постельный режим.
Медикаментозное лечение
Для устранения боли и воспаления при невралгии врачи назначают следующие медикаменты:
- Анальгетики (Седалгин, Анальгин) — уменьшают болевой синдром.
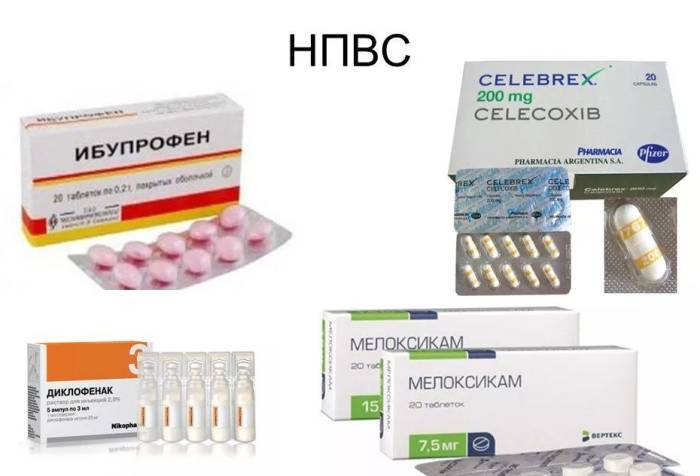
- НПВС (Ибупрофен, Вольтарен) — снижают воспаление.
- Миорелаксанты (Баклофен, Сирдалуд) — уменьшают спазмы и устраняют боль.
Для быстрого выздоровления рекомендуется прием витаминно-минеральных комплексов с витаминами В1, В6 и В12, которые необходимы для восстановления нервной ткани. Также назначаются местные средства с обезболивающим, противовоспалительным и согревающим эффектом.
Другие методы лечения
После купирования острой боли пациентам назначают физиопроцедуры: грязелечение, магнитотерапию, электрофорез, ударно-волновую или лазерную терапию. Лечение включает специальную физкультуру, иглоукалывание и массаж. Хорошие результаты демонстрирует мануальная терапия, которая устраняет сдавливание нерва.
Народное лечение также эффективно. Рекомендуется использовать мази, растирки и компрессы для уменьшения боли и воспаления. Полезны ванны с добавлением нескольких капель масел эвкалипта и лаванды. Можно применять спиртовой раствор мумие для обработки болезненной области и для приема внутрь (по 20 г за раз).
Профилактические меры и прогноз
Чтобы предотвратить неврит и невралгию в области брюшины и подреберья, следуйте простым правилам:
- избегайте переохлаждения;
- следите за осанкой;
- поддерживайте физическую активность, занимайтесь спортом;
- правильно питайтесь: исключите жирную пищу, полуфабрикаты, фастфуд и избыточное количество кондитерских и мучных изделий;
- откажитесь от вредных привычек, таких как алкоголь и курение.
Для предотвращения воспаления нервных корешков важно своевременно лечить инфекционные и неинфекционные заболевания. Избегайте травм позвоночника, а при их возникновении обращайтесь за медицинской помощью.
Прогноз при невралгии и неврите в большинстве случаев благоприятный. После правильного лечения возможно полное выздоровление. Если патология вызвана герпетической инфекцией, высока вероятность рецидивов. При отсутствии положительной динамики на фоне лечения необходимо пройти дополнительное обследование для уточнения диагноза.