Поджелудочная железа — один из ключевых внутренних органов человека, однако многие не знают о ее функции, заболеваниях и расположении. Эта информация важна для каждого, так как поджелудочная железа — деликатный орган, и нарушить ее работу легко. Боли в поджелудочной железе — серьезный симптом, который может указывать на различные заболевания.
Где находится важный орган пищеварительной системы — поджелудочная железа?
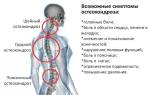
Поджелудочная железа — продолговатый орган, расположенный позади желудка, примерно на 5–10 сантиметров выше пупка. Ее длина составляет 15–22 сантиметра, а вес — 50–70 граммов. Орган делится на три отдела: голову, тело и хвост. Головка прилегает к двенадцатиперстной кишке, тело находится рядом с желудком, а хвост — рядом с селезенкой.
Несмотря на небольшой размер, поджелудочная железа выполняет множество функций. Она выделяет панкреатический сок — смесь ферментов и солей, необходимых для расщепления питательных веществ и их усвоения. Без ферментов переваривание пищи невозможно. В организме вырабатываются десятки видов ферментов, не только в поджелудочной, но и в желудке, слюнных железах и кишечнике.
Интересный факт
За сутки поджелудочная железа может выделять до одного литра панкреатического сока.
Каждый фермент предназначен для расщепления определенного типа веществ: одни работают с белками, другие — с соединительными тканями, третьи — с углеводами. Нехватка даже одного из них может вызвать серьезные проблемы с пищеварением.
Кроме того, поджелудочная железа вырабатывает гормоны, необходимые для обменных процессов, в частности, инсулин.
Почему болит поджелудочная железа: выясняем причины
Боли в поджелудочной железе всегда сигнализируют о проблемах, которые могут быть серьезными.
Часто боли возникают при панкреатите, вирусных гепатитах, заболеваниях желчевыводящих путей, диабете, опухолях, аутоиммунных заболеваниях и глистных инвазиях. Наиболее выраженные боли наблюдаются при панкреатите.
На заметку
Около 90% пациентов с панкреатитом испытывают сильные боли, и только у 10% заболевание проходит без болевого синдрома.
Болевые ощущения могут возникать также из-за приема некоторых лекарств, таких как кортикостероиды, гормональные препараты и антибиотики тетрациклинового ряда.
Однако часто боль в поджелудочной связана не с заболеваниями, а с неправильным питанием. Переедание, употребление алкоголя и жирной пищи заставляют железу работать на пределе, чтобы помочь организму усвоить эти продукты.
Как понять, что болит именно поджелудочная железа? Боль локализуется вокруг пупка, а при остром панкреатите может отдавать в спину — это называется «опоясывающей болью». Боли усиливаются после обильной или жирной пищи и алкоголя, а также в положении лежа на спине. Они плохо поддаются анальгетикам и спазмолитикам, но немного ослабевают при сидении и наклоне вперед. При панкреатите также могут наблюдаться тошнота, рвота, слабость и потливость.
Что делать, если болит поджелудочная железа: рекомендации
Боль в поджелудочной железе часто бывает настолько сильной, что человек вынужден обратиться к врачу. Это правильное решение: при подозрении на проблемы с поджелудочной нельзя заниматься самолечением. Боль может сопровождать множество заболеваний, требующих различной терапии. Определить причину можно только после всесторонней диагностики, включая лабораторные исследования, УЗИ, томографию, рентген и, в некоторых случаях, диагностическую лапароскопию.
Лечение основного заболевания включает комплекс мер.
-
Диета. Первая задача — разгрузить поджелудочную железу и облегчить ее работу. Независимо от причины боли назначается щадящая диета. Необходимо исключить алкоголь, газированные напитки, кофе, крепкий чай, острую, жирную и жареную пищу, а также шоколад. Даже у здоровых людей эти продукты могут вызывать дискомфорт. Обычно назначается стол №5 — меню с ограничением жиров и кислых продуктов. Это блюда, приготовленные на пару или отварные, пудинги, нежирное мясо, птица и рыба, а также продукты, богатые пектинами и клетчаткой: зерновой хлеб, сладкие ягоды, макароны и овощи. Рекомендуется есть часто и понемногу — это помогает ЖКТ усваивать пищу без перегрузки. Оптимально — минимум пять раз в день с небольшими порциями. Такая диета полезна не только при заболеваниях поджелудочной, но и для восстановления после переедания. Симптомы, такие как тяжесть в желудке, тошнота и метеоризм, знакомы многим. После праздников стоит временно перейти на мягкую диету для нормализации пищеварения. Стол №5 комфортен и не требует отказа от многих продуктов.
-
Медикаментозная терапия. Лечение зависит от основного заболевания, но врач назначит препараты для снятия симптомов и улучшения работы пищеварительного тракта. При болях в поджелудочной назначают обезболивающие для купирования острых приступов, антациды для восстановления уровня желудочной кислотности и нормализации пищеварения, а также ферментные препараты (при хроническом панкреатите вне обострений). Ферменты в этих препаратах аналогичны собственным ферментам организма и помогают усваивать пищу, если поджелудочная не вырабатывает достаточное количество панкреатического сока. В некоторых случаях назначают желчегонные средства и антисекреторные препараты (Н2-блокаторы гистаминовых рецепторов и ингибиторы протонной помпы).
Боль в поджелудочной железе — это симптом, который нельзя игнорировать. Однако стоит помнить, что болезни поджелудочной могут развиваться и бессимптомно. Поэтому желательно проходить общее обследование у гастроэнтеролога хотя бы раз в пару лет, особенно тем, кто не отказывает себе в алкоголе и жирной пище.
Источник
Боли при панкреатите — важный симптом, позволяющий точно установить причину заболевания. В зависимости от характера и локализации болевых ощущений можно определить стадию недуга и расположение очага поражения.
Какие боли бывают
Интенсивность и характер болей при панкреатите зависят от стадии заболевания, времени суток и наполненности желудка.
В начале обострения возникают постоянные ноющие боли, которые обычно появляются после еды, но могут также проявляться в виде спазмов ночью.
Если панкреатит совпадает с обострением язвенной болезни 12-перстной кишки, боль становится режущей и жгучей, локализуясь в области пораженного органа, и чаще всего возникает утром. Эта патология также сопровождается так называемыми голодными болями.
Иногда пациенты затрудняются определить локализацию спазмов. При остром панкреатите клиническая картина размыта: опоясывающие боли могут ощущаться не только в животе, но и в пояснице. Боли могут также возникать в руках и ногах, что может быть трудно понять человеку, не знакомому с медициной. Выяснить причину этих ощущений может только врач.
Где бывают
Живот
При панкреатите самые сильные спазмы возникают в брюшной полости, где расположена воспаленная поджелудочная железа. Боль охватывает верхнюю часть живота и может распространяться на область желудка и нижнюю часть живота, часто ощущается колющая боль в правом боку. Эти неприятные ощущения характерны для начальной стадии обострения панкреатита.
Кишечник
Плохо переваренная пища в тонкой кишке раздражает слизистую оболочку кишечника и вызывает воспаление. Это приводит к сильному дисбактериозу, в результате которого человек резко теряет вес. Процессы в кишечнике вызывают множество дискомфортных ощущений, главным из которых является боль.
Спина
Обострение панкреатита может вызвать отек поджелудочной железы и ее протоков. Это приводит к сжатию тканей, окружающих орган. Болевой синдром, возникающий из-за раздражения нервных окончаний вокруг поджелудочной железы, часто иррадиирует в поясницу и промежность.
Задний проход
При обострении панкреатита нарушается пищеварение. Неполная переработка пищи приводит к воспалению в нижних отделах кишечника, что вызывает диарею или запор. Боль возникает как во время, так и после опорожнения кишечника, локализуясь в области заднего прохода. Эти ощущения настолько мучительные, что человек начинает сдерживать позывы к дефекации, что лишь усугубляет ситуацию.
Область подреберья
В зависимости от пораженной области поджелудочной железы, боли могут локализоваться справа или слева, иногда отдавая в грудную клетку.
При воспалении всего тела поджелудочной железы боль охватывает всю эпигастральную область, образуя треугольник, вершины которого находятся на груди и подреберьях. Эти ощущения могут напоминать сердечный приступ, но опытный врач сможет определить, что синдром связан именно с поджелудочной железой, используя пальпацию.
Если боль ощущается только справа, это указывает на воспаление головки поджелудочной железы, а если слева — на поражение хвоста.
Конечности
Неполадки в работе желудочно-кишечного тракта влияют на общее состояние здоровья. При панкреатите наблюдается дефицит микроэлементов и витаминов, а также вымывание кальция и других минералов. Это может привести к артриту и артрозу. Поэтому не стоит удивляться болям в коленных или локтевых суставах при панкреатите: это результат медленного разрушения костных тканей.
Голова
Дисфункция поджелудочной железы приводит к общей интоксикации организма. Патологические изменения в кровеносной и нервной системах возникают из-за гнилостных процессов в кишечнике и нехватки питательных веществ. Поэтому большинство пациентов с панкреатитом жалуются на резкие перепады кровяного давления и сильные мигрени, которые могут длиться по два-три дня.
Как долго длится приступ
Продолжительность и интенсивность приступов панкреатита, а также их локализация зависят от степени поражения поджелудочной железы и воспаления ее частей. Первичные симптомы обычно возникают в конце или сразу после еды и продолжаются практически непрерывно. Вторичные симптомы развиваются через 2 часа после начала обострения.
Симптомы
Первый признак острого панкреатита — боль, обычно локализующаяся под ложечкой и в подреберье. Если поражена вся железа, боль становится опоясывающей. При этом повышается температура, наблюдается тахикардия и снижение артериального давления. Возможны одышка, сухость во рту и выделение густого липкого пота. Кожа лица бледнеет, приобретая землисто-серый оттенок, а черты лица заостряются. В тяжелых случаях даже после прекращения приступа румянец не появляется, возникает цианоз.
Кроме этих признаков, опытный врач может определить воспаление поджелудочной железы по следующим симптомам:
- Вздутие живота из-за расслабления мышечных тканей брюшной полости;
- При легком надавливании на живот отсутствует напряжение мышц или оно очень слабое;
- Присутствует парез кишечника и желудка — мышцы, отвечающие за сокращения, не работают.
На ранних стадиях панкреатита у больного могут наблюдаться частые запоры и диарея. Эти изменения в состоянии кишечника часто возникают после употребления спиртных напитков, кислой, соленой или трудноперевариваемой пищи.
Характер боли при панкреатите
Для острого панкреатита характерны боли, возникающие вскоре после воздействия провоцирующих факторов, таких как острая пища, алкоголь или лекарства. Сначала боль незначительная, но быстро нарастает. Облегчение не приносит ни смена позы, ни попытка встать и походить. Ни в положении на боку, ни в позе эмбриона, ни полусидя, откинувшись на подушку, не становится легче. Лежа на спине, боль усиливается. Единственное положение, которое немного облегчает состояние, — сидя с наклоном вперед.
Во время приступа панкреатита пациенты обычно жалуются на боль в верхней части живота, в эпигастральной области. Боль может иррадиировать в левое или правое подреберье. В редких случаях возникает резкая боль за грудиной, смещающаяся влево и охватывающая левую руку, спину или нижнюю челюсть. Для отличия от стенокардии требуется опыт врача.
При хроническом панкреатите характер болей меняется. Они становятся периодическими, схваткообразными и различной интенсивности, но обычно очень сильными, иногда приводящими к психическим расстройствам.
Опасным признаком является внезапное исчезновение боли, особенно если она была очень интенсивной. Это может указывать на начало некроза тканей поджелудочной железы, и больному срочно требуется хирургическое вмешательство.
Первая помощь
Первый приступ панкреатита может произойти неожиданно — дома, в гостях или на работе. Важно, чтобы больной и окружающие не паниковали и предприняли меры для облегчения состояния.
- Немедленно вызовите скорую помощь.
- Во время приступа больному необходим полный покой — физический и эмоциональный. Лучше отвести его в изолированное помещение рядом с ванной и туалетом, ограничив доступ посторонних.
- Боль ослабевает в сидячем положении с наклоном вперед.
- Облегчить боль помогает поверхностное дыхание с периодами задержки.
- Не поддавайтесь уговорам больного что-либо съесть или выпить (например, маринованную селедку или рюмку водки) — это ухудшит состояние.
- Если больного тошнит, можно попытаться вызвать рвоту, представив густой жирный борщ или подтаявший торт с масляным кремом. Если этого недостаточно, нажмите пальцами на корень языка — облегчение наступит сразу.
- Даже при сильной боли не следует принимать анальгетики: они могут ухудшить состояние и затруднить диагностику.
- Снять спазм помогут инъекции папаверина, дротаверина или но-шпы. Таблетки могут усилить рвоту.
- Не прикладывайте к животу пакет или грелку со льдом — холод усилит спазмы сосудов и ухудшит состояние тканей.
- Больному следует пить много воды без газа, комнатной температуры — по четверти стакана каждые 30-45 минут.
Чем быстро снять боль
Болевые ощущения при остром панкреатите можно быстро устранить с помощью следующих препаратов:
- Новокаин;
- Кетанов;
- Омнопон;
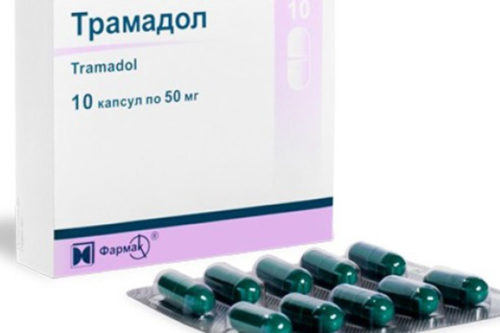
- Трамадол;
- Фентанил.
Кроме обезболивающих, пациентам назначают антидепрессанты, нейролептики и транквилизаторы для улучшения эмоционального состояния. Обезболивающие средства комбинируются с антибиотиками, спазмолитиками и другими препаратами. В комплексе эти меры помогают быстро облегчить боль и общее состояние пациента.
Для снятия болевого синдрома при обострении хронического панкреатита применяются:
- Баралгин;
- Диклофенак;
- Ибупрофен;
- Метамизол;
- Парацетамол.
Эти препараты также используются для устранения боли во время хронического панкреатита. Дозировку определяет врач, учитывая возраст пациента и сопутствующие заболевания.
Боль значительно ослабнет и вскоре исчезнет, если пациент будет соблюдать диету.
- Эффективное средство от болей при обострении — голодание. В течение трех дней следует воздерживаться от пищи, употребляя только некрепкий остуженный чай с медом и минеральную воду без газа. На четвертый день можно постепенно вводить жидкую кашу, суп-пюре и обезжиренное молоко.
- Настойки на спирту категорически запрещены для обезболивания! Они не только не облегчают состояние, но могут усугубить его из-за раздражающего действия спирта на воспаленную поджелудочную железу.
- Йога и нетрадиционная медицина могут быть полезны, но их применение должно быть согласовано с лечащим врачом.
Диета при панкреатите
После трехдневного голодания больному необходимо соблюдать строгую диету, исключающую жареную, жирную и острую пищу, а также большое количество соли и пряностей.
Допускаются:
- Жидкие и полужидкие каши на воде или нежирном молоке;
- Некрепкий куриный бульон (для улучшения вкуса за пять минут до окончания варки можно добавить веточку укропа);
- Блюда из отварного мяса птицы;
- Мясные суфле, тефтели, паровые котлеты;
- Отварная рыба;
- Блюда из мяса и рыбы, запеченные в духовке (без поджаристой корочки);
- Овощные пюре;
- Запеченные и пюрированные сладкие фрукты.
Рекомендуется дробное питание: небольшие порции 4-6 раз в день, плюс перекус перед сном.
Лечение панкреатита должно проходить под контролем врача. Бесконтрольный прием народных средств и медикаментов может ухудшить состояние здоровья.
Отзывы
Дорогие читатели, нам важно ваше мнение. Пожалуйста, поделитесь своими отзывами о том, как облегчить боль при панкреатите в комментариях — это поможет другим пользователям сайта.
«Живу с панкреатитом двадцать лет. В пятнадцать лет, услышав мрачные прогнозы врача о диабете и возможной смерти через пять лет, я потеряла надежду. Возможно, его слова и были обоснованными: я строго следила за режимом, два года сидела на жесткой диете — только жидкие каши на воде, супы-пюре и, по праздникам, паровые котлеты. Я похудела вдвое, хотя с детства была полненькой. Принимала баралгин, дротаверин и много минеральной воды без газа. Позже начала есть все, но жирное и жареное до сих пор не привлекает. За эти годы пару раз были обострения, но до госпитализации не доходило. Диабета тоже нет».
Яна
«Если у тебя панкреатит, главное — не нервничать. Как только начинаешь волноваться, жди приступа. Переутомление тоже вредно. Заметила: если засиживаюсь за работой дольше обычного, лучше сразу принять ношпу или панкреатин. Иначе придется три дня сидеть на минералке и месяц принимать серьезные лекарства».
Елена