Боль в правом подреберье сзади — распространённый симптом, с которым сталкивается большинство людей хотя бы раз в жизни. Обычно он указывает на нарушения в работе внутренних органов, расположенных в этой области.
Однако боль может возникать и из-за иррадиации с других органов. Поскольку боль справа сзади часто связана с заболеваниями, она обычно сопровождается другими симптомами, такими как повышение температуры, тошнота, рвота и признаки интоксикации.
Этот симптом не зависит от возраста и пола. Если боль возникает регулярно и беспокоит более трёх дней или не проходит в течение пяти часов, необходимо обратиться к врачу. Для диагностики и назначения лечения врач проведёт лабораторно-инструментальное обследование и, при необходимости, консультации узких специалистов.
Боль в правом подреберье часто связана с заболеваниями следующих органов:
- печень;
- ободочная кишка;
- правая почка;
- головка поджелудочной железы;
- придаток слепой кишки;
- желчный пузырь и протоки.
Нарушение работы одного из этих органов может вызывать болевой синдром, а характер боли и её интенсивность помогут определить конкретное заболевание.
Также боль может иррадиировать из следующих органов:
- сердца;
- бронхов и плевры;
- желудка;
- лёгких.
Основные заболевания, вызывающие боль в правом подреберье со стороны спины, включают:
- Пиелонефрит — инфекция почек, сопровождающаяся усилением боли при резких движениях и возможной иррадиацией в поясницу.
- Мочекаменная болезнь — образование камней в мочевыводящей системе, вызывающее тупую, ноющую боль, усиливающуюся при физической нагрузке.
- Подпечёночный абсцесс — гнойное образование между печенью и кишечником.
- Аппендицит — острое воспаление придатка слепой кишки.
- Острый холецистит.
- Пневмония — воспаление лёгких.
- Плеврит — воспаление серозной оболочки лёгких, часто осложнение других заболеваний.
- Онкологические процессы в бронхах или лёгких.
- Забрюшинная гематома — разрывы паренхиматозных органов.
- Желчнокаменная болезнь — боли могут носить опоясывающий характер.
- Панкреатит — острое или хроническое.
Если боль локализуется в области талии или ниже, это может указывать на:
- грыжу;
- опущение почки;
- поясничный остеохондроз;
- гидронефроз;
- спондилез;
- гломерулонефрит.
У женщин во время беременности боли могут быть вызваны:
- внематочной беременностью;
- отслойкой плаценты;
- смещением органов;
- растяжением связок или мышц;
- выкидышем;
- преждевременными родами.
Локализация боли может помочь определить источник проблемы:
- Справа под лопаткой — защемление нерва, онкология лёгкого, пневмония или плеврит.
- Нижний край рёбер — поражение печени, поджелудочной железы или желчного пузыря.
- Сзади справа в центре — болезни почек.
- В области поясницы — травмы позвоночника или грыжа, проблемы с мочевыделительной системой.
Окончательный диагноз ставит врач на основе лабораторно-инструментального обследования, включающего:
- изучение истории болезни;
- физикальный осмотр и опрос;
- клинические и биохимические анализы крови и мочи;
- микроскопическое исследование кала;
- УЗИ и рентгенографию;
- КТ и МРТ;
- цистографию и цистоскопию;
- бронхоскопию и другие эндоскопические процедуры.
После обследования врач назначит индивидуальное лечение, которое может включать:
- медикаментозную терапию для устранения симптомов и воспаления;
- диетотерапию;
- народные средства (но не как единственный метод);
- хирургическое вмешательство при неэффективности консервативного лечения или в тяжёлых случаях.
Необходимость в срочной медицинской помощи возникает при:
- резкой, невыносимой боли в правом подреберье;
- интенсивном жжении;
- обмороке или потере сознания;
- сильных головокружениях.
Существуют состояния, требующие немедленной госпитализации, такие как постоянные, острые боли, сопровождающиеся нарушением сознания и выраженной слабостью.
Специфической профилактики не существует. Рекомендуется при первых симптомах обращаться к врачу и проходить регулярные медицинские осмотры.
Боль в правом подреберье сзади может быть вызвана патологиями органов брюшной полости, опорно-двигательного аппарата или психологическими факторами. Более 80% людей испытывали подобные симптомы, и боль в спине является второй по частоте причиной временной потери трудоспособности у молодых и средневозрастных пациентов, уступая только ОРВИ.
Разновидности болевого синдрома
При появлении неприятных ощущений в пояснице важно определить их причину. Врачи выделяют две категории боли: неспецифическую и специфическую. Неспецифическая боль связана с дисфункцией мышц, суставов и связок спины, и чаще всего объясняется остеохондрозом. Эта причина обнаруживается у 90% пациентов с болями в спине.
У 15% пациентов диагностируется компрессионная радикулопатия или радикулит, что связано с поражением спинномозговых корешков. Специфическая или вторичная боль в спине, связанная с серьезными заболеваниями позвоночника и внутренних органов, встречается в 4% случаев.
Для своевременного выявления различных патологий анализируются сопутствующие симптомы или «красные флажки».
Тревожные симптомы включают:
- повышенную температуру тела;
- возраст до 20 лет или старше 50 лет;
- нетипичную клиническую картину: тошноту, рвоту, недержание, кровь в моче;
- слабость или онемение в ногах;
- усиление боли ночью, быструю потерю массы тела;
- наличие в истории болезни ВИЧ, злокачественных заболеваний или наркомании;
- усиливающаяся боль в пояснице, не зависящая от положения тела, продолжающаяся более месяца.
Особое внимание следует уделить случаям, когда традиционная медикаментозная терапия не приносит результата.
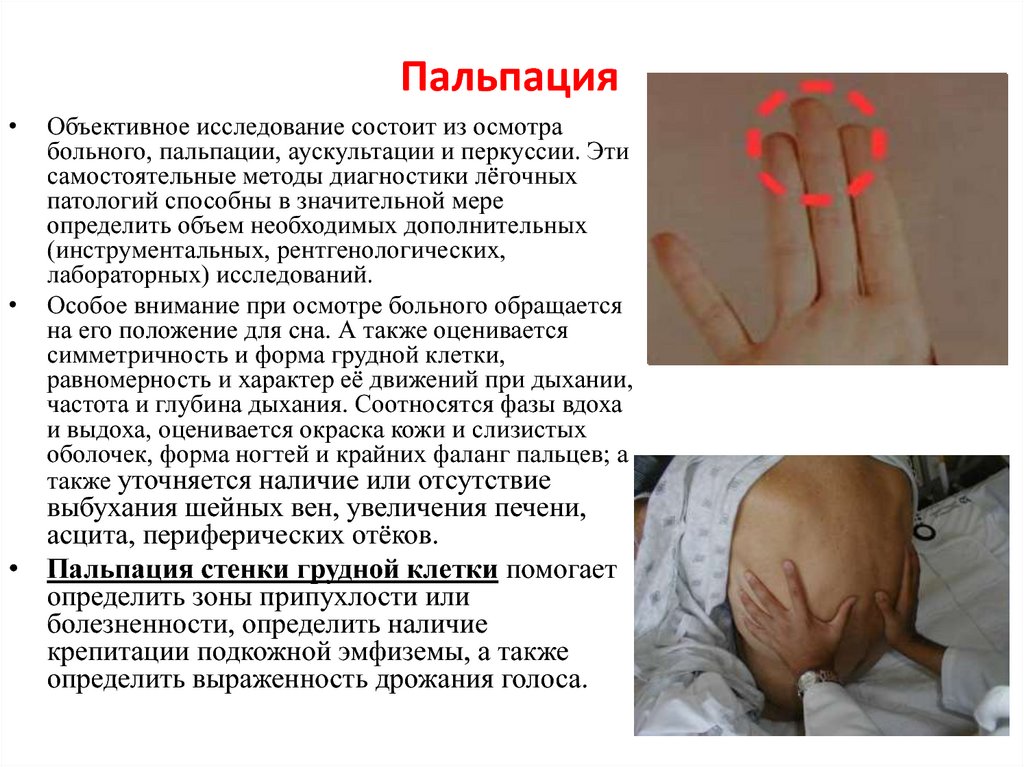
Сила боли — это субъективное понятие, зависящее не только от патологий и травм, но и от болевого порога пациента, его личностных качеств и особенностей организма. Врачу важно понять, насколько сильны ощущения пациента, чтобы выбрать подходящее обезболивание. Для этого проводятся опрос, осмотр и пальпация болезненной зоны. Пациентам могут предложить оценить свои ощущения по шкале от 1 до 10, где 1 — слабая боль, а 10 — нестерпимая. Для людей с глубокой деменцией или детей могут использоваться схемы с изображением лиц с разной степенью боли.
Однако это личные впечатления пациента, которые могут быть искажены. Врач также обращает внимание на выражение лица, позу пациента и голосовые проявления: стоны или крики. При пальпации тревожным сигналом является рефлекторное напряжение мышц поясницы в болезненной области.
Выделяют степени болевого синдрома:
- Слабая: используются ненаркотические обезболивающие препараты (парацетамол, ибупрофен, диклофенак).
- Умеренная: применяются комбинации из двух спазмолитиков или ненаркотического и наркотического средства.
- Сильная: используются мощные наркотические и ненаркотические средства, иногда требуется блокада нервных окончаний.
Сила боли в правом подреберье не всегда соответствует уровню опасности заболевания. У пожилых людей и пациентов с сахарным диабетом низкий порог чувствительности, что затрудняет сбор информации для постановки диагноза из-за стертой симптоматики.
Неспецифические боли в спине
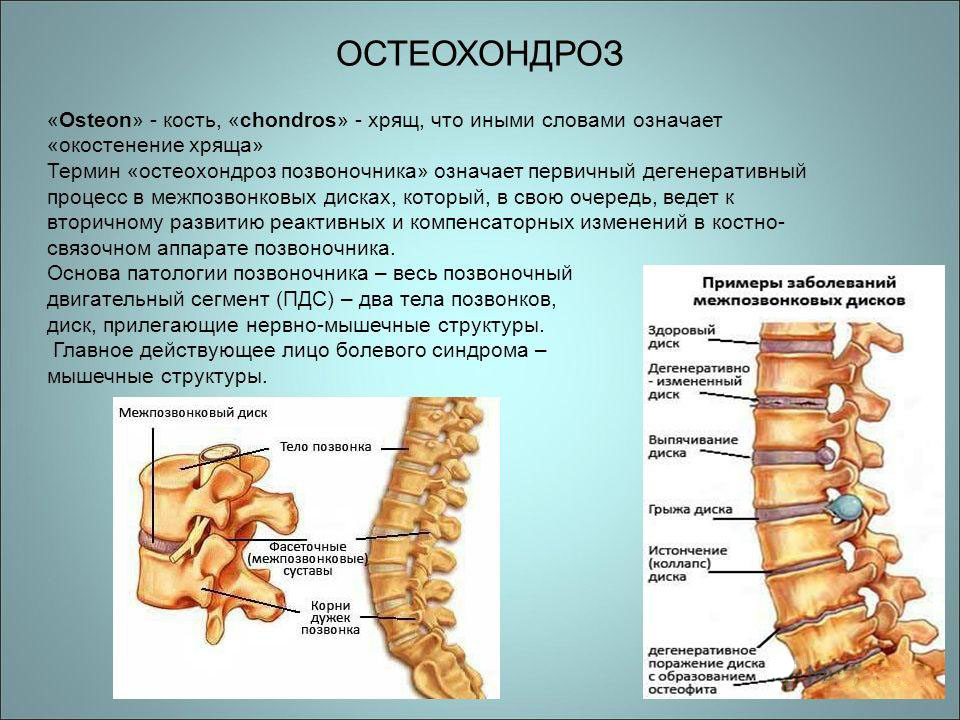
Боль в спине в правом подреберье может быть вызвана возрастными изменениями позвоночника, что обычно начинается после 30 лет. Возможные патологии включают дегенерацию дисков, образование остеофитов и развитие грыжи межпозвонкового диска. Неспецифическая боль может возникать из-за микротравм и растяжений мышц после физической нагрузки или неудачного движения. В таких случаях неприятные ощущения проходят самостоятельно.
При неспецифических болях в спине врачи часто ставят диагноз «остеохондроз». Для исключения более серьезных заболеваний могут потребоваться дополнительные обследования, такие как рентген, МРТ и УЗИ.
Неспецифические боли в спине могут появляться с 20 лет и чаще всего связаны с нарушениями осанки. Они возникают при выполнении определенных движений. В статье В. И. Шмырева, заведующего кафедрой неврологии ФГУ «Учебно-научного медицинского центра» УД Президента РФ, указано, что люмбалгия, или болевой синдром в пояснице, встречается у 80% населения. При этом 20% взрослых сообщают о рецидивирующих приступах, которые продолжаются 2–3 дня.
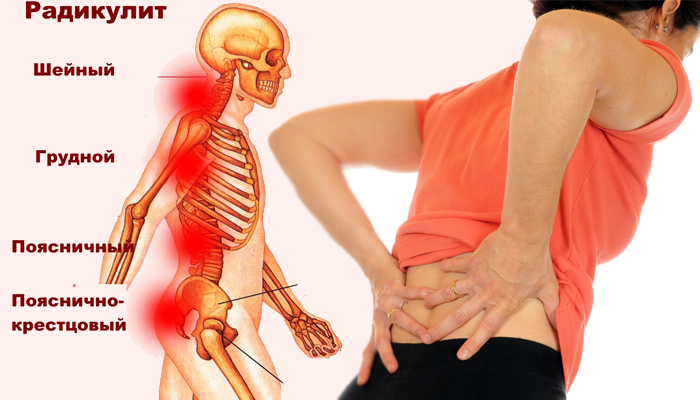
Радикулит
Радикулопатия возникает из-за повреждения или сжатия корешков спинномозговых нервов. При этом боль может иррадиировать от спины в другие части тела, в зависимости от места защемления.
Если боль локализуется сзади справа под ребрами, неприятные ощущения могут отдавать в паховую область, низ живота и внутреннюю поверхность бедра. Заболевание может быть как острым, так и хроническим.
Своевременная терапия помогает остановить патологический процесс, особенно на ранних стадиях. В дополнение к медикаментозному и хирургическому лечению важную роль играют лечебная физкультура и коррекция осанки.
Вторичные болевые ощущения
Боль в правом подреберье со спины встречается редко и может указывать на серьезные заболевания. Она часто сопровождается другими симптомами, характерными для конкретной патологии. В таких случаях необходимы консультации хирурга, гастроэнтеролога и нефролога.
Если пациент жалуется на боль в спине справа под ребрами и выше, а также на лихорадку и продолжительный кашель, его направляют на флюорографию для исключения заболеваний легких, таких как пневмония или плеврит.
Заболевания позвоночника
Очаг боли в правом подреберье со стороны спины может указывать на серьезные поражения спинного мозга, такие как переломы позвонков, опухоли или инфекции. Если причина неврологическая, то неприятные ощущения могут сопровождаться следующими симптомами:
- чувство жжения в пораженной области;
- онемение и покалывание в спине и конечностях;
- усиление дискомфорта при прикосновении;
- молниеносные прострелы, похожие на удар током;
- усиление боли при воздействии холодной или горячей воды.
В таких случаях необходима консультация невропатолога и проведение МРТ, КТ или рентгена. При новообразованиях позвоночника неприятные ощущения длятся более месяца, постепенно нарастая. Обычно это наблюдается у пациентов старше 50 лет, которые также могут жаловаться на беспричинную потерю веса. Боль в спине не проходит ни днем, ни ночью.
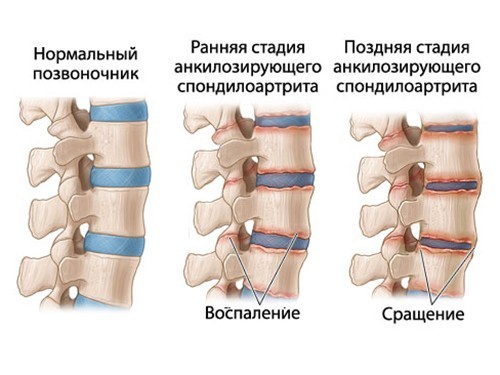
Боль сзади справа под ребрами может быть связана с начальной стадией спондилоартрита. Это заболевание характеризуется разрушением позвонков и воспалением нервов. На ранних стадиях боль проявляется как тупые локализованные ощущения при определенных движениях и малозаметное искривление. Болезнь может привести к необратимым изменениям позвоночника и инвалидности, чаще всего она выявляется у людей старше 40 лет.
Боль имеет воспалительный характер: после лечебной физкультуры может уменьшаться, но усиливается ночью.
Компрессионный перелом позвоночника также может вызывать боль в правом подреберье. Эта травма чаще встречается у женщин старше 55 лет с остеопорозом, но может произойти и в любом возрасте после неудачного падения. Боль варьируется от умеренной до сильной и облегчается в положении лежа. Ухудшение состояния наблюдается при физической нагрузке, кашле или тряске.
В поясничном отделе спинной мозг разделяется на пучок нервов «конский хвост», контролирующий нижние конечности и органы таза. Если он пережимается из-за возрастных или травматических изменений позвоночника, возникает тупая боль в спине и отек тканей.
С развитием заболевания появляются характерные симптомы: онемение ног, нарушение работы органов таза, недержание, непроизвольная дефекация и половая дисфункция.
Инфекционное поражение позвоночника сопровождается лихорадкой, локальным повышением температуры в пораженной области и повышенным потоотделением. Пораженная зона может краснеть. Воспалительный процесс инфекционного характера может возникнуть после хирургических операций или трансплантации органов. В группу риска входят люди, злоупотребляющие алкоголем и курением, а также пациенты с сахарным диабетом, туберкулезом и онкологическими заболеваниями.
Заболевания почек
Причинами резкой или тупой боли в боку и внизу поясницы могут быть воспаление почки, мочекаменная болезнь и нефроптоз.
Для острого пиелонефрита характерны следующие признаки:
- температура 38–40 градусов;
- плохое самочувствие, тошнота, рвота, озноб;
- боли в пояснице и животе.
Если воспаление выходит за пределы почки, больной принимает вынужденную позу, лежа или сидя с поджатыми ногами. Ноющая боль может локализоваться сбоку спины или распространяться по всей пояснице, усиливаясь при ходьбе и постукивании по воспаленной почке. При остром пиелонефрите отеки отсутствуют. Если воспаление сопровождается образованием гнойных масс, возможна закупорка мочеточника, что приводит к приступу, схожему с почечной коликой.
Хронический пиелонефрит проявляется менее интенсивными симптомами. Боль с правой и левой стороны спины может быть ноющей, слабой и терпимой. Пациенты часто связывают ее с физической нагрузкой и усталостью. Болезнь также сопровождается скачками давления и головной болью. Стертая симптоматика делает пиелонефрит опасной патологией, часто диагностируемой на стадии осложнений.
https://youtube.com/watch?v=MlULevTiaUo
Камни в почках
Главным симптомом почечнокаменной болезни является почечная колика, которая наблюдается у 90–95% пациентов. Приступ возникает из-за движения камня и его попадания в почечную лоханку или мочеточник. Обычно колика проявляется после физических нагрузок, тряской езды, кашля, рвоты или травмы. Иногда обострение происходит спонтанно ночью или во время сидячей работы.
Характер боли и время обострения зависят от размера и формы камня. Мелкие камни чаще вызывают дискомфорт, так как они более подвижны и чаще попадают в почечную лоханку. Острую боль причиняют камни с шиловидными концами. Если конкремент маленький и гладкий, он может пройти по мочеточнику, и боль прекратится через два часа. Камни с острыми краями часто застревают в почечной лоханке или мочеточнике, повреждая слизистую и вызывая воспаление, что может привести к появлению гноя в моче.
Когда камень застревает в почечной лоханке или верхнем отделе мочеточника, боль ощущается в боковой части поясницы. По мере продвижения конкремента болевой очаг смещается вниз.
Нефроптоз
Опущение почек чаще наблюдается у женщин в возрасте 25–40 лет. К возможным причинам относятся инфекции, поднятие тяжестей и травмы спины. Нефроптоз может развиваться у женщин после родов из-за ослабления мышц передней брюшной стенки. У здорового человека почки смещаются на вдохе и выдохе в пределах 1–5 см. При нефроптозе органы смещаются вниз на 5–12 см, чаще затрагивая правую почку.
На первой стадии заболевания человек испытывает тупые боли в области правой или левой части спины и внизу поясницы после физической нагрузки или длительного пребывания в вертикальном положении. С прогрессированием патологии болезненность усиливается, появляются другие симптомы: кровь в моче, отеки и колебания артериального давления.
Новообразования
В редких случаях боль в правом подреберье может быть вызвана опухолью почки. Более 90% таких новообразований злокачественные. Чаще всего это заболевание наблюдается у курящих людей. Ноющая боль возникает, когда опухоль выходит за пределы почки и давит на нервные окончания соседних тканей и органов.
Опухоль может сопровождаться гематурией (наличием крови в моче), длительным повышением температуры и ощущением образования в животе. У худощавых людей новообразование можно прощупать.
Заболевания органов пищеварительной системы
Боль в правом боку под ребрами, как спереди, так и сзади, может быть связана с заболеваниями печени, желчного пузыря и поджелудочной железы. Также этот болевой синдром может указывать на аппендицит или болезни кишечника.
Заболевания билиарной зоны
Болезни печени, желчного пузыря и протоков могут вызывать боли в спине. К наиболее распространенным заболеваниям относятся:
- желчнокаменная болезнь и ее осложнения: печеночная колика, калькулезный холецистит;
- гепатит, фиброз, цирроз печени;
- некалькулезный холецистит, холангит;
- язвенная болезнь желудка и двенадцатиперстной кишки.
При умеренной боли в боку живота под ребрами и в спине стоит проверить состояние печени. Гепатиты, фиброз и цирроз могут долго протекать бессимптомно. Человек может ощущать тяжесть в правом подреберье, усталость и раздражительность. Позже появляются признаки желтухи, меняется цвет кожи и белков глаз, возникают сосудистые звездочки. Интенсивность симптомов со временем нарастает.
Основной симптом язвенной болезни — боли, которые могут локализоваться в эпигастрии, левом и правом подреберье. Эти ощущения могут сопровождаться тошнотой и рвотой. Боль в правом подреберье часто связана с приемом пищи. Интенсивность симптомов зависит от локализации язвы, ее размеров и глубины.
Боли в правом боку под ребрами возникают, когда язва расположена в двенадцатиперстной кишке или нижней части желудка. В этом случае чаще всего появляются поздние боли, возникающие через полтора-два часа после еды. Обострение проходит, когда пища поступает в кишечник и перестает раздражать пораженную слизистую. Возможны также голодные боли, возникающие через 2–4 часа после еды и ночью. Самочувствие улучшается после приема пищи.
Камни в желчном пузыре и протоках
Желчекаменная болезнь (ЖКБ) может долгое время не проявляться. Однако обострение может произойти в любой момент. Наиболее частыми осложнениями являются печеночная колика и острый холецистит. При этом человек испытывает сильную боль в правом подреберье, которая может иррадиировать в спину. Боль усиливается при вдохе, и пациент часто принимает позу на боку с подогнутыми ногами.
Дополнительные симптомы включают:
- механическую желтуху;
- лихорадку при холецистите;
- тошноту и рвоту.
Приступ может длиться 2–4 часа и привести к более серьезным осложнениям, таким как перитонит, острый панкреатит или сепсис.
Хронический холецистит проявляется менее выраженными болями в правом подреберье и характеризуется чередованием периодов обострения и ремиссии.
Приступ ЖКБ часто возникает после употребления жирной пищи, алкоголя или желчегонных средств. Обострение может быть вызвано даже незначительными факторами, такими как неудачное движение, кашель, зевота, рвота или глубокий вдох.
https://youtube.com/watch?v=28nKgca5occ
Панкреатит
Поражение поджелудочной железы вызывает боли в разных зонах живота и поясницы. Неприятные ощущения справа появляются при воспалении головки органа. Опоясывающие боли могут возникать при поражении всей железы. Обострение обычно связано с употреблением обильной, жирной или жареной пищи и возникает через час после еды.
Боль усиливается в положении лежа и ослабевает при сидении с наклоном вперед. Она может отдавать в лопатку, руку или плечо, имитируя стенокардию.
Сопутствующие симптомы включают:
- тошноту;
- изжогу;
- отрыжку;
- диарею;
- потерю массы тела.
Если у человека резко заболели живот и поясница, началась неукротимая рвота и повысилась температура, необходимо вызвать скорую помощь. Боль может быть настолько сильной, что возникает угроза болевого шока. Эти симптомы могут указывать на острый панкреатит, опасное для жизни состояние.
Заключение
Для выяснения причин боли в правом подреберье сзади необходимо обратиться к терапевту. Врач проведет диагностику и, при необходимости, направит к узким специалистам. В 90% случаев боли не опасны и связаны с нарушением осанки или возрастными изменениями позвоночника. Однако возможны и более серьезные заболевания органов дыхания, пищеварения, мочевыделительной системы или позвоночника.
Если возникает сильная и продолжительная боль, нарушающая трудоспособность, следует вызвать скорую помощь. Тревожные симптомы включают рвоту, повышение температуры, нарушения мочеиспускания и онемение конечностей.