Гиподинамия негативно влияет на опорно-двигательный аппарат и позвоночник. Она возникает не только при сидячем образе жизни, но и при длительном стоянии в неподвижном положении. Это состояние может осложнить профессиональную деятельность. Почему возникает боль в спине при длительном стоянии и какие могут быть последствия? Ответы на эти вопросы представлены в материале.
Почему болит спина, когда долго стоишь?
Защемление нерва — наиболее частая причина дискомфорта в спине при длительном сидении. Оно возникает из-за нагрузки на позвонки и межпозвоночные диски, которые смещаются под статическим давлением, зажимая нерв. Это может происходить в любом отделе позвоночника, но чаще всего — в пояснично-крестцовом, где сосредоточено больше нервных окончаний.
Вторая причина — гипертонус и спазм мышц, возникающие при статических нагрузках. Они связаны с предыдущим явлением: позвонки сближаются, и мышцы напряжены, чтобы предотвратить это. Напряжение и спазмы могут быть болезненными и также приводить к защемлению нервных окончаний.
Наиболее подвержены появлению симптомов пациенты с:
- Остеохондрозом — истонченные диски и сближенные позвонки;
- Сколиозом — искривленные участки позвоночника испытывают постоянную нагрузку;
- Защемлением седалищного нерва — уже имеющаяся патология усугубляется при статической нагрузке;
- Поясничным радикулитом — по тем же причинам.
Болезни внутренних органов редко становятся причиной симптомов. Тем не менее, состояние опорно-двигательного аппарата требует внимания, и при возникновении дискомфорта следует обратиться к врачу.
Методы диагностики
Диагностику болей проводят врачи-ортопеды, хирурги, травматологи, вертебрологи, неврологи и иногда терапевты. Обследование включает сбор анамнеза для выявления предрасполагающих факторов, анализ симптомов и клинической картины. Мануальный осмотр играет важную роль: он позволяет проверить чувствительность и рефлексы, а также оценить степень вовлеченности нервной ткани в патологический процесс.
Для диагностики применяются следующие методы:
- Рентгенография позволяет увидеть косвенные признаки остеохондроза, такие как сближение позвонков. Однако состояние межпозвоночного диска не отображается, для этого назначают КТ или МРТ. Эти методы также помогают диагностировать радикулит.
- Защемление нерва определяется с помощью электронейрограммы, МРТ и КТ. Мануальный осмотр также может быть информативным, так как компрессия может снижать рефлексы и чувствительность.
- Сколиоз диагностируется при мануальном осмотре и подтверждается рентгеном. Неправильная осанка определяется визуально.
Если другие патологии не выявлены, врачи говорят о напряжении мышц спины. Оно диагностируется при мануальном осмотре и пальпации. Хотя КТ и МРТ могут подтвердить диагноз, их высокая стоимость часто делает такие исследования нецелесообразными.
Лечение
Если после длительного стояния болит спина, можно облегчить дискомфорт с помощью нестероидных противовоспалительных средств (НПВС) для приема внутрь, таких как Ибупрофен, Диклофенак или Нимесулид. Рекомендуется принимать одну таблетку при возникновении боли, связанной с защемлением нерва. Эффективно также использование НПВС в виде гелей и мазей (например, Найз, Вольтарен, Диклофенак) на пораженной области. При длительном защемлении или обострении радикулита необходимо сочетание этих средств с физиотерапией, лечебным массажем и гимнастикой.
При спазмах и гипертонусе мышц помогут массаж и лечебная гимнастика, которые расслабляют мышцы и улучшают питание тканей. Согревание также эффективно: можно использовать местные средства (перцовый пластырь, мазь Тигровый бальзам) и общие методы (теплая ванна, согревающий пояс, теплая одежда). Хронические спазмы требуют назначения физиотерапии.
При обострении остеохондроза лечение включает НПВС в таблетках и мазях. Дополнительно назначаются хондропротекторы (например, Хондроксид) как наружно, так и в виде таблеток. Важно соблюдать правильную диету, чтобы предотвратить деградацию тканей. На стадии восстановления рекомендуется массаж, лечебная гимнастика и физиотерапия.
Последствия не лечения
Регулярные статические нагрузки на позвоночник могут привести к следующим заболеваниям:
- Остеохондроз;
- Радикулит;
- Остеопороз;
- Артрит;
- Защемление седалищного нерва;
- Нарушение осанки и сколиоз (редко);
- Смещение позвонков.
Эти патологии вызывают значительный дискомфорт, поэтому важно принимать меры для их профилактики. При появлении неприятных симптомов следует своевременно обращаться к врачу для назначения лечения.
Профилактика
Для снижения риска боли в пояснице следуйте этим рекомендациям:
- избегайте больших нагрузок на спину;
- поддерживайте ровную осанку при длительном сидении;
- занимайтесь утренней гимнастикой и делайте легкую разминку во время долгой работы;
- проходите курсы массажа (классического, баночного, точечного);
- придерживайтесь правильного питания, чтобы исключить патологии желудочно-кишечного тракта и вторичную боль в пояснице.
Если дискомфорт в спине все же возник, не занимайтесь самолечением. Эффективное лечение возможно только на начальной стадии заболевания, что поможет избежать хронизации боли и негативных последствий.
Боль в поясничном отделе позвоночника при движении может указывать на заболевания позвоночника.
Если боль не проходит несколько дней или недель, обязательно обратитесь к врачу. Длительный дискомфорт часто свидетельствует о воспалительном процессе в организме.
Только врач сможет назначить правильное лечение и подобрать комплекс упражнений и препаратов.
Если боль исчезает через несколько дней, это может означать перенапряжение мышц из-за физической нагрузки. В любом случае не игнорируйте сигналы, которые подает ваш организм.
https://youtube.com/watch?v=RjXr6cexuoM
Вывод
Долгое пребывание в одной позе, включая стоячее положение, вредно для организма и может вызывать дискомфорт. Это также может привести к заболеваниям опорно-двигательного аппарата и негативно сказаться на качестве жизни. Чтобы избежать этих проблем, важно следовать рекомендациям врача, проводить профилактические мероприятия и укреплять мышечный корсет. Это поможет уменьшить частоту болей и снизить риск негативных последствий.
Длительное стояние может вызвать боли в нижней части спины. Причины могут быть различными — от переутомления мышц до более серьезных заболеваний. Определить точную причину можно только с помощью комплексной диагностики.
Причины появления боли в спине при длительном стоянии
Боль в пояснице может свидетельствовать о дегенеративных процессах в костной и хрящевой ткани.
Если поясница начинает болеть при длительном стоянии, распространёнными причинами могут быть:
- спондилез;
- остеохондроз;
- межпозвоночная грыжа;
- нарушения осанки (кифоз, сколиоз);
- воспалительные процессы в позвоночнике, мягких тканях и суставах.
Ноющая боль в пояснице часто возникает у людей, которые злоупотребляют физическими нагрузками или резко поднимают тяжести. Симптом также может проявляться у спортсменов, не выполняющих разминку перед тренировкой.
Боль в пояснице при стоянии может возникать у мужчин и женщин с избыточным весом или ожирением. При травмах позвоночника или мышц может появиться сильная боль, усиливающаяся при ходьбе и поворотах. Причиной также может быть недостаточно развитый мышечный корсет спины.
Характер боли может варьироваться: она может быть резкой, тянущей, ноющей, кратковременной или продолжительной, иррадиируя в ногу, копчик, живот и другие области. Не стоит пытаться устранить дискомфорт самостоятельно, так как это может привести к усилению боли и её переходу в хроническую форму.
Онемение конечностей может возникать при нарушении кровообращения в соответствующем отделе позвоночника.
Существует две формы болевого синдрома в пояснице при стоянии:
- Первичная: кратковременная, с низкой интенсивностью, связанная с нарушением кровообращения, ослаблением мышц и незначительными изменениями.
- Вторичная: дискомфорт обусловлен травмами, новообразованиями, инфекциями или дегенеративными изменениями.
При вторичной форме боли могут появляться дополнительные симптомы, такие как онемение конечностей и ограничение подвижности.
Часто боль возникает у женщин во время беременности, особенно на поздних сроках. Это связано с увеличением живота, что создаёт дополнительную нагрузку на спину. Дискомфорт проходит в положении сидя или лёжа и усиливается при стоянии или ходьбе.
Причиной боли могут быть и психологические проблемы, такие как неудовлетворённость работой или низкое социальное положение. В таких случаях может потребоваться консультация психолога.
Нарушение функционирования позвоночника также может быть связано с заболеваниями внутренних органов. Например, воспаление в почке или яичнике может «отравлять» спинной мозг токсинами и негативно влиять на спинные мышцы. Поэтому пиелонефрит часто сопровождается радикулопатией.
Способы диагностики
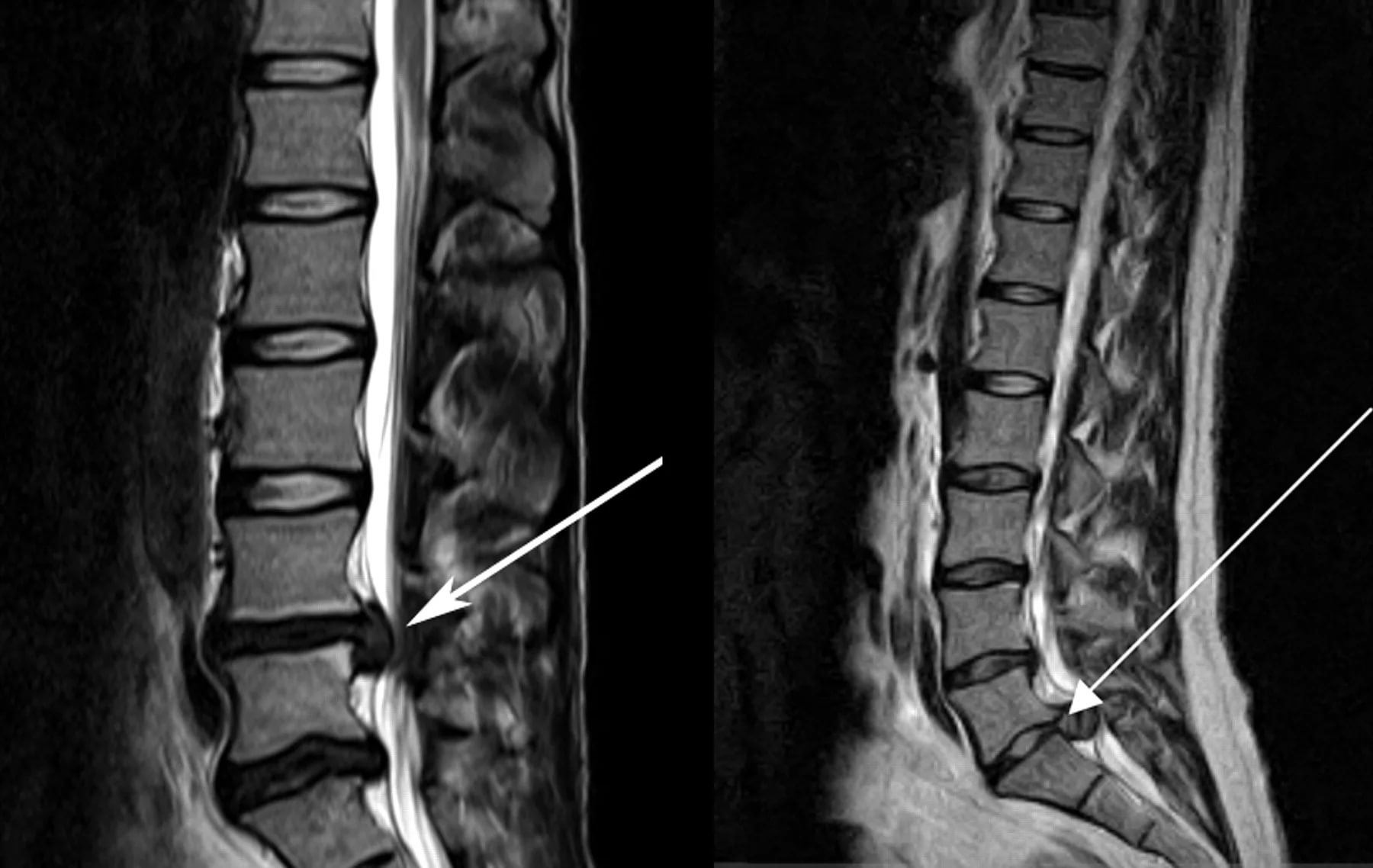
Миелография с контрастом позволяет выявить поврежденные участки.
Для определения причины боли в пояснице, связанной с длительным стоянием, необходимо провести комплексную диагностику. Включает следующие мероприятия:
- Неврологическое исследование. Проверка рефлексов с помощью специального молоточка.
- Электромиография. Оценка активности мышц с использованием электрических импульсов, а также выявление заболеваний позвоночника.
- Электронейрография. Определение состояния периферических нервов.
- Ультразвуковая допплерография. Выявление изменений в кровоснабжении позвоночника.
- Денситометрия. Рентгенологический анализ для определения плотности костных тканей.
- Рентгенотомография. Выявление новообразований в спинном мозге и позвоночнике.
- Спондило(уро)графия. Сочетание спондилографии и контрастирования мочевыводящих путей для выявления врожденных патология и нарушений в работе мочевыводящей системы.
- Миело(томо)графия. Введение контрастного вещества в субарахноидальное пространство для визуализации спинного мозга и оценки проходимости.
- Эхоспондилография. Исследование позвоночника на наличие врожденных пороков развития.
Для выявления различных новообразований в спинном мозге, позвоночнике и мягких тканях проводят магнитно-резонансную и компьютерную томографию.
Как лечить боль в спине
Баночный массаж эффективен при первичной боли, так как усиливает кровообращение и тонизирует мышцы.
Если спина болит и немеет посередине или с одной стороны при длительном стоянии, необходимо обратиться к терапевту. При необходимости он направит к специалистам: травматологу, хирургу, онкологу и др.
Начинают с консервативного лечения:
- физиотерапевтические процедуры;
- мануальная терапия;
- массаж и лечебная физкультура.
Баночный массаж помогает при мышечном спазме, улучшая кровообращение и восстанавливая обменные процессы в пораженной области. Эффективна также иглорефлексотерапия.
В домашних условиях можно использовать народные средства: отвары, настои и мази из трав для внутреннего применения и растирания больной области.
Кинезитерапия также зарекомендовала себя. Этот метод включает специальные упражнения на декомпрессионных тренажерах, которые разгружают перенапряженные мышцы и формируют правильные двигательные рефлексы.
Если боль становится невыносимой, применяют медикаменты, например, нестероидные противовоспалительные мази (Кетопрофен, Ибупрофен, Диклофенак). При сильном дискомфорте делают инъекции, например, Баралгина.
При обнаружении опухоли показано хирургическое вмешательство.
Если обычные противовоспалительные средства не помогают, используют гормональные препараты, такие как Преднизолон и Дексаметазон, но только под контролем врача.
При наличии опухолей или кист требуется операция. Также показанием к хирургическому вмешательству является сдавление спинного мозга остеофитами. Если дискомфорт не проходит в течение 3-4 месяцев консервативного лечения, помощь хирурга становится необходимой.
При заболеваниях позвоночника с выраженной болью проводят операции открытого или закрытого типа. Открытые операции включают обширный разрез для удаления межпозвоночного диска или участка позвонка.
Современная медицина предпочитает малоинвазивные операции, такие как эндоскопическая дискэктомия или пункционная вертебропластика. В ходе таких вмешательств делают несколько небольших проколов, через которые вводят инструменты, включая камеру для наблюдения за процессом на экране.
Для восстановления после операции назначают реабилитационное лечение: физиотерапию, массаж и лечебную физкультуру.
Причины и характер болей в пояснице
Боль чаще всего связана с заболеваниями опорно-двигательного аппарата.
Наиболее распространенные причины боли в пояснице включают остеохондроз, спондилез, различные степени сколиоза, протрузии и грыжи.
При ходьбе
Выполнение тяжелой физической работы приводит к сжатию позвонков. После работы они возвращаются в нормальное состояние, что может вызвать тянущую боль при движении. Эти ощущения обычно проходят через несколько дней.
Другой причиной болей является остеохондроз, который разрушает хрящевую ткань и межпозвоночные диски. Это нарушает кровообращение в тканях позвоночника, делая диски менее эластичными. Боль ноющая и тупая, усиливающаяся при ходьбе.
Спондилез разрушает ткани позвоночника и вызывает образование костных наростов — остеофитов. Они могут задевать нервные корешки, вызывая умеренную боль.
Повторяющаяся боль в пояснице может свидетельствовать о спондилоартрозе. При ходьбе боль может отдавать в ягодицы и бедра.
При высоких нагрузках на поясницу могут возникать протрузии, которые без лечения приводят к грыжам. Грыжа — это выпячивание внутреннего содержимого межпозвоночного диска, при котором пульпозное ядро сдавливает нервные окончания, вызывая боль и спазмы в мышцах. Во время движения возникает острая боль.
Сколиоз в запущенных случаях может вызывать сильную боль в пояснице, если позвоночник искривлен в этой области.
Сдавливание нервных корешков при радикулите или стенозе приводит к недостаточному кровоснабжению тканей и хрящей позвоночника, что вызывает негативные изменения. Появляется боль, усиливающаяся при ходьбе.
Другие причины болей в поясничном отделе:
- Болезни почек;
- Онкологические заболевания;
- Травмы;
- Инфекции;
- Беременность;
- Лишний вес.
По характеру медики различают первичные и вторичные боли. Первичные боли связаны с разрушением тканей и хрящей в поясничной области и возникают периодически. Вторичные боли появляются после травм, инфекций или злокачественных опухолей и ощущаются постоянно.
При стоянии на месте
Когда человек долго находится в одной позе или стоит неподвижно несколько часов, даже при отсутствии заболеваний мышцы поясницы начинают болеть из-за нагрузки. При наличии заболеваний позвоночника боль может усиливаться при движении, особенно во время ходьбы.
Важно периодически делать разминку и немного походить, чтобы улучшить кровообращение в поясничном отделе.
Видео: «Как правильно держать тело во время ходьбы?»
Какими сопутствующими симптомами могут сопровождаться боли?
Кроме болевых ощущений, у человека может наблюдаться повышенное потоотделение и спазм мышц в пояснице. Боль может иррадиировать в нижние конечности и ягодицы. Эти симптомы характерны для остеохондроза. Также могут проявляться хромота и слабость в ногах.
При грыже возникает онемение в области груди и поясницы, а при защемлении нервных окончаний пациент ощущает давящую боль в районе сердца.
При радикулите боль возникает внезапно и усиливается при поднятии ноги. Кожа лица может стать бледной.
Спазм мышц при пальпации усиливает болевые ощущения.
Устранение болей в пояснице при ходьбе
Комплекс мер включает массаж и прием лекарств. Врач разрабатывает упражнения для улучшения кровообращения и снижения болевых ощущений.
В тяжелых случаях требуется хирургическое вмешательство. После операции пациента оставляют в стационаре на некоторое время, затем дают рекомендации и отправляют домой.
Первая помощь
При сильной, невыносимой боли больному следует прекратить движение, сесть или лечь, если это возможно.
Рекомендуется принять нестероидные противовоспалительные препараты. Если они не помогут, необходимо ввести препарат, уменьшающий болевой синдром, но только после консультации со специалистом.
Укутайте поясницу теплой тканью. Если боль не утихает после этих мер, вызовите бригаду скорой помощи.
Медикаменты
Прием лекарственных препаратов направлен на снижение и устранение боли. Возможно использование разогревающих мазей и гелей, а в отдельных случаях — блокад.
Таблетки «Артрум», «Промакс», «Брустан» помогают снизить боль. Дозировку и продолжительность приема назначает лечащий врач.
Гели «Гирудопрокт», «Лиотон» и мазь «Гепароид Зентива» наносят на область боли, следуя инструкции.
Для восстановления хрящевой ткани применяют «Хондрогард», «Хонсурид», «Мукосат». Назначать препараты может только врач, так как самостоятельный выбор может привести к побочным эффектам и аллергическим реакциям.
При сильной боли используют новокаиновую или лидокаиновую блокаду. Она действует быстро и эффективнее других лекарств. Блокаду может проводить только врач; самостоятельное применение недопустимо.
Хирургическое лечение
Хирургическое вмешательство необходимо в тяжелых случаях. При запущенных грыжах, стенозе и спондилоартрозе операция часто становится единственным средством спасения.
Перед операцией пациента готовят: берут анализы, проводят беседу и разъясняют возможные последствия. Время операции зависит от сложности случая.
После вмешательства пациента наблюдают, чтобы избежать негативных последствий. В первые месяцы после операции нельзя заниматься тяжелым физическим трудом и следует избегать стрессовых ситуаций.
Народные средства
Методы народной медицины помогают уменьшить острую боль.
Компрессы. На ткань наносят смесь, прикладывают к месту боли и накрывают другой тканью или полиэтиленом. Теплый компресс укутывают в материал, сохраняющий тепло, например, пуховый платок.
В качестве смеси используют хрен с редькой, измельченный чеснок, травяные сборы, мед, поваренную соль и горчицу. Компрессы применяют в течение 3-4 дней, оставляя на несколько часов или на сутки.
Растирания. Используются спиртовые настойки из корня репейника, красного перца и корня одуванчика. Растирания делают перед сном.
Теплые ванны с добавлением горчичного порошка или отвара мяты также помогают. Процедура длится 30-40 минут, пока вода не остынет.
Сухое тепло. Из шерстяной ткани шьют мешок, который должен закрывать место боли. Мешок заполняют песком или косточками вишни и черешни, предварительно разогретыми на сковороде. Можно использовать горчичники и пластыри с перцовой основой.
Все методы следует применять с осторожностью, так как боль в пояснице может быть признаком различных заболеваний, и не всегда они помогут облегчить состояние.
ЛФК
Комплекс упражнений подбирает врач лечебной физкультуры. Упражнения следует выполнять после устранения болевого синдрома. ЛФК направлена на улучшение кровообращения, повышение тонуса мышц и предотвращение повторных приступов боли.
Важно выполнять движения плавно, избегая резких поворотов и наклонов. При появлении боли необходимо прекратить упражнения. Если боль не проходит, следует обратиться к врачу.
Комплекс предназначен для ежедневного выполнения. Хорошей привычкой станет включение упражнений ЛФК в утреннюю зарядку.
Видео: «Комплекс упражнений для устранения болей в спине»
Массаж и самомассаж
Процедура массажа помогает избавиться от боли, расслабить напряженные мышцы и улучшить кровообращение в пояснице.
Массаж выполняет специалист. Все движения плавные, с мягкими поглаживаниями и растиранием.
Можно использовать баночный или точечный массаж. Длительность процедуры и количество сеансов определяются индивидуально в зависимости от сложности заболевания.
Если нет возможности посетить массажный кабинет, можно выполнять массаж самостоятельно. Начинайте с шеи и постепенно двигайтесь вниз. Все движения должны быть плавными, с легким нажимом. Растирающие движения повторяйте 4-6 раз. При появлении боли прекратите самомассаж.
Заключение
Боль в пояснице при ходьбе или длительном стоянии часто связана с заболеваниями.
Рекомендуется соблюдать следующие меры, чтобы предотвратить ухудшение состояния:
- Избегать длительных физических нагрузок;
- При вынужденном стоянии делать перерывы для разминки спины каждые 2-3 минуты;
- При резкой боли при ходьбе найти место для отдыха до уменьшения боли;
- Для облегчения состояния можно принять противовоспалительное средство;
- Если боль не проходит в течение нескольких дней, необходимо обратиться к врачу;
- В домашних условиях можно использовать компрессы и разогревающие мази или гели;
- Массаж поможет снять болевой синдром, его можно выполнять самостоятельно;
- Регулярно заниматься лечебной физкультурой;
- Заниматься спортом, следить за рационом и проходить профилактические медицинские осмотры.
Вертебролог, ортопед
Специализируется на лечении и диагностике дегенеративно-дистрофических и инфекционных заболеваний позвоночника, таких как остеохондроз, грыжи, протрузии и остеомиелит.